Eredeti cikk dátuma: 2020. február 26.
Eredeti cikk címe: Severe SARS-CoV-2 infections: practical considerations and management strategy for intensivists
Eredeti cikk szerzői: Lila Bouadma, Francois‑Xavier Lescure, Jean‑Christophe Lucet, Yazdan Yazdanpanah és Jean‑Francois Timsit
Eredeti cikk elérhetősége: https://link.springer.com/article/10.1007/s00134-020-05967-x
Eredeti cikk státusza:
Fordító(k): Wouters Krisztina
Lektor(ok): dr. Zergi Nóra
Nyelvi lektor(ok): Novák Zsuzsanna
Szerkesztő(k): Kovács László
Figyelem! Az oldalon megjelenő cikkek esetenként politikai jellegű megnyilvánulásokat is tartalmazhatnak. Ezek nem tekinthetők a fordítócsoport politikai állásfoglalásának, kizárólag az eredeti cikk írójának véleményét tükrözik. Fordítócsoportunk szigorúan politikamentes, a cikkekben esetlegesen fellelhető politikai tartalommal kapcsolatosan semmiféle felelősséget nem vállal, diskurzust, vitát, bizonyítást vagy cáfolatot nem tesz közzé.
Az oldalon található információk nem helyettesítik a szakemberrel történő személyes konzultációt és kivizsgálást, ezért kérjük, minden esetben forduljon szakorvoshoz!
Kína 2019. december 31-én egy újfajta koronavírus, a SARS-CoV-2 (2019-nCoV néven is ismert) által okozott humán légzőszervi megbetegedésekről számolt be, amelyet először Vuhanban, Hubei tartományban észleltek. Ez az új sürgősségi kórkép egy olyan zoonózis, aminek állati hordozója ismeretlen, és bizonyítottan emberről emberre terjed [1]. A fertőzés alap reprodukciós számát 2,2-re becsülik (95% CI, 1.4–3.9) [2].
A kórokozó eredete és járványtana
A tüdőgyulladást okozó új kórokozót, egy koronavírust (SARS-CoV-2), azonosították és szekvenálták [3], valamint diagnosztikai teszteket is kidolgoztak rá [4]. Az Egészségügyi Világszervezet 2020. január 30-án globális közegészségügyi riasztást adott ki az új, járványt okozó vírusos betegség miatt. 2020. február 3-án 17391 (Kínán kívül 153) igazolt eset volt ismert (https://www.who.int/emergencies/diseases/novel-coronavirus-2019/situation-reports/). A betegek teljes halálozási arányát jelenleg nehéz megbecsülni a fertőzöttek számának bizonytalan volta miatt. A bejelentett esetek 14%-a súlyos megbetegedés, illetve az igazolt esetekben a halálozási arány kb. 2%. A mai napig 153 Kínán kívüli esetet (ebből Európán belül összesen 24-et) jelentettek, 23 országból, amely esetek többsége Kínából behurcolt: turisták vagy olyan kínai származású személyek, akik Vuhanban vagy Kína más területein tett családi látogatás után tértek vissza a lakóhelyük szerinti országukba. Európán belül Németországban legalább három esetben, Franciaországban pedig egy esetben jelent meg olyan beteg, akinek az anamnézisében nem szerepelt Kínába tett utazás. A németországi eset egy Kínából érkező tünetmentes személlyel történő kontaktus után jelent meg [5].
Klinikai jellemzők
Jelen pillanatig a gyanús esetekben az Európai Betegségmegelőzési és Járványvédelmi Központ (ECDC) diagnosztikai vizsgálat elvégzését javasolja azoknál a (kórházi ápolást igénylő vagy nem igénylő) akut légúti fertőzéses betegeknél, akiknél a tünetek megjelenése előtti 14 napban a következő járványügyi kritériumok legalább egyike fennáll: szoros kontaktus igazoltan vagy valószínűleg SARS-CoV-2 fertőzött személlyel (COrona VIrus Disease 2019, COVID19), (vagy) ha Kínában járt, (vagy) dolgozott vagy látogóként járt olyan egészségügyi intézményben, ahol SARS-CoV-2 fertőzött betegeket kezeltek (https://www.ecdc.europa.eu/en/case-definition-and-european-surveillance-human-infection-novel-coronavirus-2019-ncov).
Lappangási idő és klinikai kép
Az inkubációs időszak átlaga 5,2 nap (95%-os konfidenciaintervallum [CI]: 4,1–7,0), eloszlásának 95-ös percentilise pedig 12,5 nap volt. [2]. A korai tünetek nem-specifikus, influenzaszerű panaszokból álltak. [6]. Már publikáltak adatokat egy COVID19 tüdőgyulladásban szenvedő 99 kínai betegből álló csoportról, ahol minden beteget valós idejű reverz-transzkriptáz polimeráz láncreakción (rRT-PCR) alapuló teszttel diagnosztizáltak. Négy betegből három igényelt oxigénterápiát, 13% non-invazív lélegeztetést, 4% invazív lélegeztetést, 9% szorult művesekezelésre és 3% ECMO-ra. A szerzők szerint a hospitalizált betegek 11%-ának állapota rövid időn belül súlyosbodott, és többszervi elégtelenség következtében elhunytak [6]. Bár ezen előzetes adatok nem elegendőek ahhoz, hogy ezen embereknél újszerű vírusos légzőszervi megbetegségben szenvedő betegekről klinikai áttekintést nyerjünk, az nyilvánvaló, hogy a COVID19 súlyos, intenzív osztályos felvételre szoruló légzési elégtelenséget okozhat. Kínai kollégáink első tapasztalatai ebben a cikkben olvashatók [7].
A párizsi Bichat-Claude Bernard referenciakórházba már négy beteget vettek fel, ebből kettőt intenzív osztályra. A tapasztalatainkon és a hozzáférhető adatokon alapuló klinikai képet az 1-es ábrán mutatjuk be.
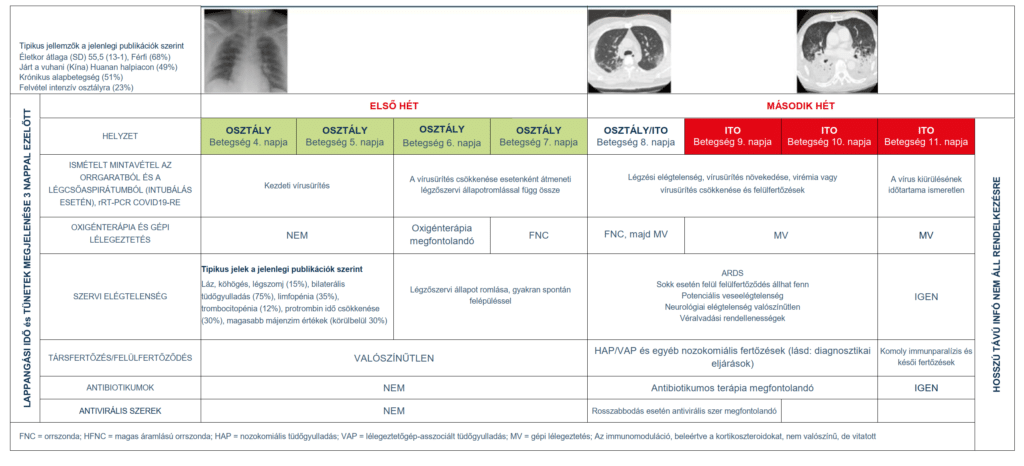
Menedzsment
Az intenzíves orvosoknak számos kihívással kell szembenézniük egy olyan beteg ellátása során, aki feltételezhetően egy olyan újonnan megjelenő kórokozóval fertőződött, mint a SARS-CoV-2. Ez igaz mind a betegek kezelésére (különös tekintettel a laboratóriumi vizsgálatokra és a radiológiai diagnosztikus eljárásokra), mind az egészségügyi dolgozók védelmére és az ápolóegységek szervezésére. Az újonnan megjelenő MERS és SARS koronavírusok okozta korábbi járványokból leszűrt tapasztalatokra alapozva az átvitel legfőbb formája valószínűleg a cseppfertőzés. Az átvitel a fertőzött beteg közelében lévő kontaminált felületeken keresztül is elképzelhető. A levegőn keresztüli átvitel gyanítható, főként invazív lélegeztetési eljárások alkalmával. Következésképp az egyéni védőfelszerelésnek védenie kell a cseppfertőzéstől, a kontaktus útján és a levegőben terjedő fertőzéstől is (lásd a kiegészítésben a fényképeket és videókat a beöltözési és kiöltözési eljárásokról). A koronavírus túlélési ideje a száraz felületeken nem hosszabb 4 óránál, így rendszeres környezeti fertőtlenítés szükséges. Kiemelkedő jelentőségű az összehangolt és multidiszciplináris menedzsment az ITO, a fertőző osztály és az infekciókontroll szakemberek, továbbá az intézmény között. A biztonságos gyakorlatok megteremtésében és az ITO tagjainak támogatásában kiemelten fontos egy gyakorlott szupervízor.
Betegellátás
Az ITO betegfelvételi és elbocsátási döntéseket naponta vitassuk meg szoros együttműködésben intenzív osztályos orvosokkal.
Ha COVID19 gyanúja merül fel, a beteget elkülönített kórteremben helyezzük el, és az igazolt esetekhez hasonlóan tartsuk be az infekciókontroll és -megelőzés (IPC) összes alapelvét (e-kiegészítés 1. táblázat). Ha a beteg felvételekor nem történt meg, az intenzív osztályos orvosok első feladata a diagnosztikai vizsgálatok elvégzése. A kóroki diagnózis az rRT-PCR vizsgálatokon alapul. A mintát a felső, illetve ha lehetséges, az alsó légutakból vegyük (az alsó légúti mintáknak nagyobb a diagnosztikai értékük). A felsőlégúti minta lehet orrgarati vagy szájgarati törlet, szájgarati aspirátum, esetleg orrgarati öblítés. Az alsólégúti minták levétele bronchoalveoláris lavázs (BAL) útján is lehetséges, de nem ajánlott, mivel a bronchoszkópia végzése magas kockázatot jelent az intenzív osztály személyzetére. A védett hörgőkefével (mini-BAL-lal vagy anélkül) vett mintát, az endotracheális aspirátumot vagy a köpetmintát részesítsük előnyben. Későbbi tesztelésre küldhetünk kiegészítő vér-, vizelet-, széklet vagy egyéb megfelelő mintát is.
Ha egy betegnél a SARS-CoV-2-fertőzés erősen gyanítható, ám a kezdeti tesztelés negatív eredményt mutat, a MERS járvány során szerzett korábbi tapasztalatok alapján ajánlott a tesztet újra elvégezni (a légúti traktusból több helyről levett mintával, pl. orrváladék, köpet és endotracheális váladék) (https://www.ecdc.europa.eu/sites/default/files/documents/nove-coronavirus-infection-prevention-control-patients-healthcare-settings.pdf).
A vírusürítés mértéke az idő folyamán változhat, ezért az igazolt eseteknél ajánlott az ismételt mintavétel. Az egyelőre nem ismert, hogy a vírusürítés mértékének alakulása milyen prognosztikai értékkel rendelkezik.
Az elsődleges diagnosztikai vizsgálat – ideértve a hemokultúrát, köpettenyésztést – terjedjen ki egyéb légúti patogénekre is, feltéve hogy a mintákat biotechnikai biztonsággal kezelik. A betegágy melletti (point-of-care) vizsgálat meggyorsítja ugyan a biomonitorozást, viszont a rendelkezésre álló tesztek száma korlátozott. Ha a tenyésztéseket nem lehet megfelelő biotechnikai biztonsággal elvégezni, akkor a bakteriális fertőzések azonosításának eszköze a multiplex PCR lehet. A bronchoszkópia elfogadható, de ezt akkor vegyük fontolóra, ha erősen kételkedünk a többi kórmeghatározásban.
Nincs ok a SARS-CoV-2 fertőzöttek ellátási szintjének korlátozására. Ugyanakkor legyen bár szó bronchoszkópos vizsgálatról, ECMO-kezelésről, a páciens intenzív osztályon kívülre vagy a műtőbe való szállításáról, minden egyes esetben közösen vitassuk ezt meg. Az életet veszélyeztető sürgősségi helyzeteken kívül ezeket a beavatkozásokat tervezni kell.
Fertőzésmegelőzés és -ellenőrzés (IPC)
A személyzet oktatása és felkészítése fontos eleme a fertőzésmegelőzési és -ellenőrzési folyamatnak.
Az IPC stratégiák a közel-keleti légúti tünetegyüttest okozó koronavírus (Middle East respiratory syndrome coronavirus, MERS-CoV) valószínűsített és igazolt eseteiben alkalmazott IPC-n alapulnak, és a begyűjtött új adatok alapján gyorsan változhatnak.
A beteget ideális esetben negatív nyomású izolációs kórteremben kell elhelyezni. Az egészségügyi személyzet tartsa be mind a kontaktussal, a levegő útján terjedő és a cseppfertőzésre vonatkozó óvintézkedéseket. (lásd ESM).
Tömeges betegbeáramlás esetén a megelőző óvintézkedéseket egyszerűsíteni kell. Minden kétséget kizáróan a jól illeszkedő FFP2 (vagy azzal egyenértékű) arcmaszk viselése az egyéni védőeszközök (PPE) legfontosabb eleme (lásd ESM).
Kezelés
Ha a diagnózis bizonytalan vagy társfertőzés gyanúja áll fenn, akkor fontoljuk meg közösségben szerzett pneumonia empirikus terápiáját, és válasszunk mind a tipikus, mind az atipikus légúti kórokozókat lefedő antibiotikumot.
ARDS-es betegek esetén a felülfertőződés gyakran jár sokkal vagy többszervi elégtelenséggel. A beteg származási országától függően a kórokozók eltérőek lehetnek, ám olyan ritka kórokozókat is találtak, mint az Acinetobacter baumannii és az Aspergillus fumigatus [6]. Jelenleg nem áll rendelkezésre hatékony betegségspecifikus kezelés vagy védőoltás. Ugyanakkor kutatás alatt állnak különböző kísérleti gyógyszerek és gyógyszerkombinációk, például a remdesivir, lopinavir-ritonavir, vagy a lopinavir-ritonavir és interferon β-1b kombinációja, amelyek engedélyezés előtti alkalmazása is fontolóra vehető a súlyos állapotban lévő páciensek kezelésénél [8]. In vitro vizsgálatok azt mutatták, hogy a remdesivir és interferon β-1b vírusellenes hatása felülmúlja a lopinavir-ritonavirét [8].
Tekintettel a nagymértékű citokinfelszabadulásra, amit a SARS-CoV, a MERS-CoV és a SARS-CoV-2 fertőzések váltanak ki
[9], a súlyos állapotban lévő betegek kezelésében gyakran alkalmaztak kortikoszteroidokat remélve, hogy ez enyhíti a gyulladás okozta tüdősérülést. Azonban a jelenlegi bizonyítékok arra utalnak, hogy a kortikoszteroidoknak nincs hatásuk a mortalitásra, viszont elnyújtják a víruseliminációt [10]. Mi több, a vírusterhelés és virémia emelkedése a használatuk ellen szól. Az előzőek miatt a WHO ideiglenes útmutatása szerint a szisztémás kortikoszteroidok rutinszerű alkalmazása nem javasolt.
A beteg elbocsátása izolált kórterembe
Nincs sajátossága az intenzív osztályról izolált kórterembe történő betegkiadásnak összehasonlítva más intenzív osztályos beteghez képest. Az Egészségügyi Világszervezet (WHO) szerint átfogóbb információra van szükség a SARS-CoV-2 fertőzés átviteli módjáról az elővigyázatossági óvintézkedések időtartamának meghatározásához.
Elektronikus kiegészítő anyag
E cikk online változata (https ://doi.org/10.1007/s0013 4‑020‑05967 ‑x) hozzáféréssel rendelkező felhasználók számára elérhető kiegészítő anyagokat tartalmaz.
Köszönetnyilvánítás
Külön köszönet a Bichat‑Claude Bernard járványügyi osztályának: Isabelle Lolom, Gisele Bendjelloul, Sophie Jacques, Delphine Saint Leandre, Fatiha Essardy, Juliette Patrier, Paul‑Henri Wicky, Etienne De Montmollin, Romain Sonneville, Alexandra Grinea, Fabrice Sinnah, Sandrine Gerard, Florence Millon, Valerie Andrieu, Laurence Armand‑Lefevre, Etienne Ruppé, Quentin Le Hingrat, Nadira Fidouh, Diane Descamps, Annabelle Pourbaix, Marion Parisey, Antoine Khalil. A szerzők hálásak dr. Céline Féger (EMIBiotech), szerkesztésben nyújtott segítségéért.
Irodalomjegyzék
- Phan LT, Nguyen TV, Luong QC, Nguyen HT, Le HQ, Nguyen TT, Cao TM, Pham QD (2020) Importation and human‑to‑human transmission of a novel coronavirus in Vietnam. N Engl J Med. https://doi.org/10.1056/NEJMc2001272
- Li Q, Guan X, Wu P, Wang X, Zhou L, Tong Y, Ren R, Leung KSM, Lau EHY, Wong JY, Xing X, Xiang N, Wu Y, Li C, Chen Q, Li D, Liu T, Zhao J, Li M, Tu W, Chen C, Jin L, Yang R, Wang Q, Zhou S, Wang R, Liu H, Luo Y, Liu Y, Shao G, Li H, Tao Z, Yang Y, Deng Z, Liu B, Ma Z, Zhang Y, Shi G, Lam TTY, Wu JTK, Gao GF, Cowling BJ, Yang B, Leung GM, Feng Z (2020) Early transmission dynamics in wuhan, china, of novel coronavirus‑infected pneumonia. N Engl J Med. https://doi.org/10.1056/NEJMoa2001316
- Zhu N, Zhang D, Wang W, Li X, Yang B, Song J, Zhao X, Huang B, Shi W, Lu R, Niu P, Zhan F, Ma X, Wang D, Xu W, Wu G, Gao GF, Tan W (2020) A novel coronavirus from patients with pneumonia in China, 2019. N Engl J Med 382:727–733. https://doi.org/10.1056/NEJMoa2001017
- Corman VM, Landt O, Kaiser M, Molenkamp R, Meijer A, Chu DK, Bleicker T, Brunink S, Schneider J, Schmidt ML, Mulders DG, Haagmans BL, van der Veer B, van den Brink S, Wijsman L, Goderski G, Romette JL, Ellis J, Zambon M, Peiris M, Goossens H, Reusken C, Koopmans MP, Drosten C (2020) Detection of 2019 novel coronavirus (2019‑nCoV) by real‑time RT‑PCR. Euro surveillance 25:3
- Rothe C, Schunk M, Sothmann P, Bretzel G, Froeschl G, Wallrauch C, Zimmer T, Thiel V, Janke C, Guggemos W, Seilmaier M, Drosten C, Vollmar P, Zwirglmaier K, Zange S, Wolfel R, Hoelscher M (2020) Transmission of 2019‑nCoV infection from an asymptomatic contact in Germany. N Engl J Med. https://doi.org/10.1056/NEJMc2001468
- Chen N, Zhou M, Dong X, Qu J, Gong F, Han Y, Qiu Y, Wang J, Liu Y, Wei Y, Xia J, Yu T, Zhang X, Zhang L (2020) Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet 395(10223):507–513. https ://doi. org/10.1016/S0140 ‑6736(20)30211 ‑7
- Liao X, Wang B, Kang Y (2020) Novel coronavirus infection during the 2019–2020 epidemic: preparing intensive care units‑the experience in Sichuan Province, China. Intensive Care Med. https://doi.org/10.1016/S0140-6736(20)30211-7
- Sheahan TP, Sims AC, Leist SR, Schafer A, Won J, Brown AJ, Montgomery SA, Hogg A, Babusis D, Clarke MO, Spahn JE, Bauer L, Sellers S, Porter D, Feng JY, Cihlar T, Jordan R, Denison MR, Baric RS (2020) Comparative therapeutic efficacy of remdesivir and combination lopinavir, ritonavir, and interferon beta against MERS‑CoV. Nature Commun 11:222
- Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, Zhang L, Fan G, Xu J, Gu X, Cheng Z, Yu T, Xia J, Wei Y, Wu W, Xie X, Yin W, Li H, Liu M, Xiao Y, Gao H, Guo L, Xie J, Wang G, Jiang R, Gao Z, Jin Q, Wang J, Cao B (2020) Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet 395(10223):497–506. https://doi.org/10.1016/S0140-6736(20)30183-5
- Arabi YM, Shalhoub S, Mandourah Y, Al‑Hameed F, Al‑Omari A, Al Qasim E, Jose J, Alraddadi B, Almotairi A, Al Khatib K, Abdulmomen A, Qushmaq I, Sindi AA, Mady A, Solaiman O, Al‑Raddadi R, Maghrabi K, Ragab A, Al Mekhlafi GA, Balkhy HH, Al Harthy A, Kharaba A, Gramish JA, Al‑Aithan AM, Al‑Dawood A, Merson L, Hayden FG, Fowler R (2019) Ribavirin and interferon therapy for critically ill patients with middle east respiratory syndrome: a multicenter observational study. Clin Infect Dis. https://doi.org/10.1093/cid/ciz544
