Eredeti cikk dátuma: 2020. március 23.
Eredeti cikk címe: Fair Allocation of Scarce Medical Resources in the Time of Covid-19
Eredeti cikk szerzői: Ezekiel J. Emanuel, Govind Persad, Ross Upshur, Beatriz Thome, Michael Parker, Aaron Glickman, Cathy Zhang, Connor Boyle, Maxwell Smith, and James P. Phillips
Eredeti cikk elérhetősége: https://www.nejm.org/doi/full/10.1056/NEJMsb2005114
Eredeti cikk státusza:
Fordító(k): dr. Rácz András
Lektor(ok): dr. Daróczy-Gaál Ágnes, dr. Borsy Adrienn Éva
Nyelvi lektor(ok):
Szerkesztő(k): Novák Zsuzsanna
Figyelem! Az oldalon megjelenő cikkek esetenként politikai jellegű megnyilvánulásokat is tartalmazhatnak. Ezek nem tekinthetők a fordítócsoport politikai állásfoglalásának, kizárólag az eredeti cikk írójának véleményét tükrözik. Fordítócsoportunk szigorúan politikamentes, a cikkekben esetlegesen fellelhető politikai tartalommal kapcsolatosan semmiféle felelősséget nem vállal, diskurzust, vitát, bizonyítást vagy cáfolatot nem tesz közzé.
Az oldalon található információk nem helyettesítik a szakemberrel történő személyes konzultációt és kivizsgálást, ezért kérjük, minden esetben forduljon szakorvoshoz!
A COVID19 hivatalosan világjárvány. Új fertőzés, amely súlyos klinikai tünetekkel jár, beleértve a halált is, és már legalább 124 országot és területet érint. Noha a COVID19 terjedése és hatása teljes egészében még nem megjósolható, ezzel együtt nemcsak lehetséges, de valószínű, hogy az egészségügyi infrastruktúra túlterheléséhez elegendő számú beteg lesz. A terjedő vírusos járványok „képesek rendkívüli és tartós terhelésnek kitenni a közegészégügyet, az egészségügyi ellátórendszert és az alapvető közszolgáltatásokat biztosító szerveket.”1 Mindez pedig szükségessé fogja tenni az egészségügyi erőforrások és beavatkozások elosztását.
Az elosztás kérdése mára valóságos problémává vált. Talán a legelső példa az Egyesült Államok volt, ahol szinte azonnal felismerték, hogy nincs elegendő, nagy szűrőképességű N-95-ös maszk az egészségügyi dolgozók számára. Erre válaszul vészhelyzeti ajánlásokat kellett kidolgozni az egyszerhasználatos maszkok többszöri felhasználására vonatkozóan.2 Olasz orvosok azt javasolják, hogy a kulcsfontosságú erőforrásokat, mint például az intenzíves ágyak és lélegeztetőgépek, azoknak a betegeknek kell adni, akik a legtöbbet profitálhatnak belőlük. 3,4 A dél-koreai Daegu-ban – itt volt az ország legtöbb koronavírusos esete – olyan hiány volt kórházi ágyakból, hogy akadtak betegek, akik még haláluk pillanatában is a kórházi felvételi várólistán voltak.5 Az Egyesült Királyságban lecsökkentették az egészségügyi személyzet védőfelszerléseivel kapcsolatos követelményeket, ami a szolgáltatók közötti vitákat eredményezet.6 Az orvosi erőforrások kínálata és az irántuk való kereslet gyors felborulása miatt számos országban kellett feltenni azt az alapvető, normatív kérdést, hogy hogyan lehet COVID19 járvány idején igazságosan elosztani az orvosi erőforrásokat?
A közepes és súlyos járványok egészségügyre gyakorolt hatásai
1. táblázat: A COVID19 lehetséges hatásai az Egyesült Államok egészségügyi helyzetére és egészségügyi rendszerére, összehasonlítva az influenzával

†: A COVID19 forgatókönyvei sokkal konzervatívabbak, mint az Imperial College COVID19 Response Team-jének előrejelzése, mely szerint beavatkozás nélkül a lakosság 81%-a fertőződne meg. A közepes és súlyos Covid-forgatókönyvek azt feltételezik, hogy a közegészségügyi intézkedések (például a social distancing) nagyjából 95, illetve 75%-kal csökkentik a fertőzési rátát. A közepes COVID19 forgatókönyv a következő feltételezésre alapul: a fertőzöttek 80%-a tünetmentes, vagy nem igényel egészségügyi ellátást; az ellátásra szoruló 20%-ból 40% (összesen 8%) kerül kórházba; az összes fertőzött 6%-ának – az egészségügyi ellátásra szorulók 30%-a – lesz szükséges intenzív osztályos ellátásra; a halálozási arány 0,5%-os. A súlyos COVID19 forgatókönyv szerint a fertőzöttek 80%-a tünetmentes, vagy nem igényel egészségügyi ellátást; az ellátásra szoruló 20%-ból 40% (összesen 8%) kerül kórházba; az összes fertőzött 6%-ának – az egészségügyi ellátásra szorulók 30%-a – lesz szükséges intenzív osztályos ellátásra; a halálozási arány 3,0%-os.
Az Egyesült Államok Egészségügyi és Humán Szolgálatások Minisztériuma 2005-ben kidolgozott egy Járványos Influenza Tervet, ami egy közepestől súlyosig terjedő influenzajárvány hatásait modellezte az egészségügyi rendszerre. A tervet 2009-es H1N1 járvány kitörésekor frissítették, majd pedig 2017-ben újra átdolgozták.1 A dokumentum szerint egy közepes pandémia körülbelül 64 millió amerikait fog megfertőzni, akik közül mintegy 800.000 (1,25%) szorul majd kórházi ellátásra, és 160.000 (0,25%) főnek lesz majd szüksége intenzív osztályos ágyra (lásd az 1. táblázatot)1. Súlyos járvány esetén ezek a számok jelentősen magasabbak (lásd az 1. táblázatot.)
A COVID19 modellezése nem könnyű feladat, de bizonyos adatokat így is fel lehet használni az erőforrásigény modellezéséhez. Az SARC-CoV-2 reprodukciós rátájára (R) vonatkozó becslések azt mutatják, hogy a járvány elején minden fertőzött átlagosan két másik személynek adja át a vírust.10 Visszafogott becslések szerint a lakosság 5%-a fertőződik meg három hónap alatt. Viszont az esetek súlyosságának eloszlása jelentős eltéréseket mutat az olasz és a kínai előzetes adatok alapján. 7,8 Egy nemrégiben készült kínai elemzés szerint a fertőzöttek 80%-a vagy tünetmentes, vagy csak enyhe tünetei vannak, ami azt jelenti, hogy csak a betegek 20%-ának lesz szüksége komolyabb orvosi ellátásra. A COVID19 fertőzöttjei közül körülbelül 15%-nak alakul ki komoly betegsége, és 5%-uk kerül kritikus állapotba.8 Az összesített mortalitás 0,25% és az igen magas 3,0% között szóródik.11Az eseti halálozási arány sokkal magasabb a sebezhetőbb lakossági csoportok körében, mint például a 80 év felettiek (>14%), és azok, akiknek más alapbetegségeik is voltak (10% a szív- és érrendeszeri betegséggel küzdők és 7% a cukorbetegek között).8
Összességében tehát a COVID19 lényegesen halálosabb, mint a szezonális influenza, amelynek a mortalitása csak körülbelül 0,1%.
A pontos szám olyan faktoroktól is függ majd, amelyek konkrét hatása jelenleg még nem ismert, ideértve a társadalmi távolságtartást (social distancing) és más intézkedéseket is. Ezzel együtt a fenti becslés, tehát az, hogy a lakosság 5%-a fertőzödik meg, igen visszafogott. Az új adatok beérkezésével nagy valószínűséggel növekszik majd a betegszám, és így az egészségügyi ellátó rendszerre jutó terhelés is.
Az egészségügyi kapacitások
A koronavírus-járványhoz kapcsolódó egészségügyi szükségletek még az optimista becslések szerint is lényegesen meghaladják majd az Egyesült Államok kórházainak kapacitásait.9 Az Amerikai Kórháztársaság (American Hospital Association) szerint 2018-ban 5198 helyi és 209 szövetségi kórház volt az Egyesült Államokban. A helyi kórházakban 792.417 ágy állt rendelkezésre, 3532 sürgősségi osztállyal és 96.500 intenzív osztályos ággyal, amelyekből 23.000 neonatológiai és 5100 gyermekgyógyászati célokat szolgált. Összesen tehát csak 68.400 intenzíves ágy állt a felnőtt lakosság rendelkezésére.12 Más, az intenzív osztályos ágyak számára vonatkozó becslések, amelyek igyekeztek korrigálni a Kórháztársaság feltételezhetően alacsony számait, összesen és minden típust beleértve 85.000 felnőtt intenzíves ággyal számoltak. 13
Ugyanekkor körülbelül 62.000 teljesértékű lélegezetőgép volt (olyan, ami a COVID19 legsúlyosabb szövődményeinek kezelésére is alkalmas) az Egyesült Államokban.14 Becslések szerint további körülbelül 10-20.000 ágy lehetett a Nemzeti Stratégiai Tartalékkészletben,15 valamint 98.000 olyan lélegezetőgép, amely nem teljesértékű ugyan, de alapvető sürgősségi ellátási feladatokra így is használható.14 További lélegezetőgépek gyártására kínálati okokból csak korlátozottan van lehetőség, a gyártók ugyanis nem tudják pontosan, hogy a következő esztendőben hány eszközt tudnak előállítani. 16
Viszont a COVID19 pandémia esetében a szűk keresztmetszetet nem a lélegeztetőgépek fogják jelenteni, hanem az egészséges kezelőszemélyzet, valamint a légzésrehabilitációs szakemberek (respiratory therapist – a ford.) és a kritikus ellátást biztosító munkatársak, akik képesek lesznek biztonságosan, napi három műszakban üzemeltetni a gépeket. A helyi kórházakban 2018-ban körülbelül 76.000, teljes munkaidejű légzésrehabilitációs szakember dolgozott,12 és megközelítőleg 512.000 intenzíves terápiában jártas ápoló; utóbbiba beletartoznak az intenzív osztályokon dolgozó szakápolók is.17 A kaliforniai törvények szerint négy lélegeztetett betegre kell jutnia egy légzésrehabilitációs szakembernek, így ennyi szakemberrel, vagyis minden műszakban 25.000 légzésterapeutával számolva, maximum napi 100.000 beteget lehet ellátni.
Ezekből a számokból kiindulva – hacsak a járványgörbe nem marad nagyon sokáig lapos – a COVID19 pandémia nagy valószínűséggel kapacitáshiánnyal fog járni a kórházi ágyak, intenzíves ágyak és lélegezetőgépek tekintetében. Érinti a bevethető egészségügyi személyzet létszámát is, hiszen az orvosok és ápolók egy része már most beteg, vagy karanténban van.18 Kórházi ágyakból és lelegeztetőgépekből még közepes lefolyású járvány esetén is valószínűleg hiány lesz az olyan területeken, ahol nagyszámú fertőzött van, mint például Seattle, illetve az olyan kisebb, vidéki kórházakban, ahol sokkal kevesebb hely, személyzet és eszköz áll rendelkezésre a nagy oktatókórházakhoz képest.
Hiány lesz a diagnosztikai, terápiás és megelőző beavatkozásokból is. Az olyan gyógyszerek, mint a chloroquine, a remdesivir és a favipiravir jelenleg a klinikai tesztelés fázisában vannak, más kísérleti kezelések pedig még csak a fejlesztés korai stádiumában járnak.19-21 Még ha valamelyikük hatásosnak bizonyul is, időbe fog telni, amíg elegendő elegendő mennyiségben áll majd rendelkezésre. 22
A konvaleszcens szérum használata – tehát olyan személyektől származó vérkészítmények alkamazása, akiknek az immunrendszere legyőzte a COVID19-et –, szóba jöhet megelőző és terápiás eljárásként is. 19 De ezt is időbe telik majd gyártani, szétosztani és alkalmazni. Ha sikerül hatásos védőoltást kifejleszteni, azzal is ugyanez lesz a helyet.
Más kritikus fontosságú klinikai eszközökből és felszerelésekből, mint például a személyi védőfelszerelések (PPE – Personal Protective Equipment) már most hiány van. Ez azzal jár, hogy az orvosok és ápolók megbetegedésével csökkenhetnek a rendelkezésre álló orvosi kapacitások is.22 Az Egyesült Államokban technikai és kormányzati hibák sorozata azt eredményezte, hogy tartósan hiány van tesztekből is.23 Ahogyan egyre több országot ért el a COVID19, a világszintű kereslet elkezdte meghaladni a gyártókapacitást, ami szükségessé teszi, hogy priorizáljunk a páciensek között.
Mostanra az Egyesült Államokban is össznemzeti fontosságúvá váltak azok a közegészségügyi intézedések, amelyek ismert módon lelassítják a vírus terjedését, ideértve a társadalmi távolságtartást, a köhögés „etikettjét” és a kézhigiéniát. Ezek enyhíthetik az erőforráshiányokat, mert csökkentik a különbséget az orvosi ellátási szükségletek és az elérhető kezelések száma között. A közegészségügyi intézkedések azonban nem helyettesíthetik a megfelelő előzetes felkészülést arra az időszakra, amikor majd szükség lesz a szűkös erőforrások beosztására.
A kezelésekhez való hozzáférés korlátozása nem diszkrecionális döntés, hanem a pandémia túlterhelő hatására adandó szükséges válasz. A kérdés nem az, hogy megszabjunk-e prioritásokat, hanem az, hogy hogyan lehet ezt etikus és következetes módon megtenni ahelyett, hogy az egyes intézmények egyéni megközelítéseire, vagy egyes orvosok pillanatnyi megérzéseire alapoznánk.
Etikai megfontolások az orvosi erőforrások elosztásához pandémia idején
A korábbi javaslatok, amelyek a járványok és más hiányhelyzetek kezelésére irányultak (ideértve a saját előzetes kutatásainkat és elemzéseinket is), négy fő alapelv tekintetében megegyeztek. Ez a négy alapelv a következő volt: maximalizálni a szűkös erőforrásokból nyerhető előnyöket; egyenlően kezelni a pácienseket; előnyben részesíteni és jutalmazni az instrumentális értékeket; elsőbbséget adni a legrosszabb állapotúaknak.24-29 Konszenzus van abban is, hogy az egyén anyagi helyzete nem határozhatja meg, hogy ki élhet és kinek kell meghalnia.24-33 Noha az Egyesült Államokban nem járványhelyzetben gyakran csak azok kapnak megfelelő ellátást, akik meg tudják fizetni, nincs olyan javaslat, ami pandémia idején is ennek az elvnek a követését támogatná.24-33
2. táblázat: Etikai megfontolások a szűkös egészségügyi erőforrások elosztásához COVID19 pandémia idején
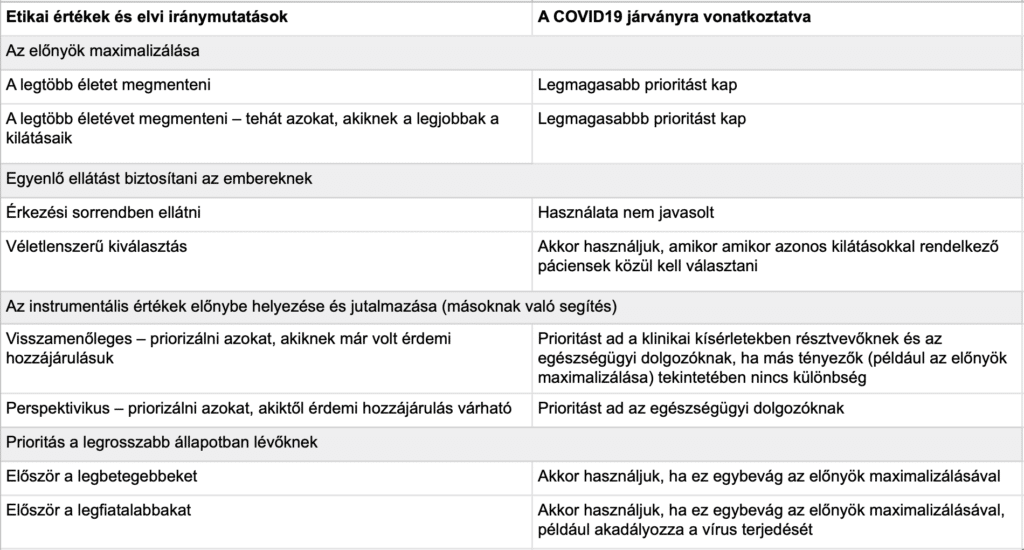
Mind a négy fenti értéket különbözőképpen lehet alkalmazni. (2. táblázat) Az előnyök maximalizálását lehet úgy értelmezni, hogy a lehető legtöbb életet mentsünk meg, vagy úgy, hogy a lehető legtöbb jövőbeli élet-évet mentsünk meg – tehát azokat, akik a kezelés után várhatóan a leghosszabb ideig élnek majd.24,26,28,29 A páciensek egyenlő kezelése megvalósítható véletlenszerű kiválasztással is, például sorsolás útján, vagy érkezési sorrendben történő erőforrás-elosztással. 24,28 Az instrumentális értékeket úgy lehet előnyben részesíteni, hogy elsősorban azokat kezeljük, akik másokat is megmenthetnek, jutalmazni pedig úgy, hogy azokat kezeljük, akik korábban másokon segítettek.24,29 A legrosszabb állapotúaknak adandó elsőbbség pedig értelmezhető úgy, hogy a legbetegebbeket kezeljük, de úgy is, hogy azokat a fiatalokat kezeljük, akiknek az élete a lerövidebb lenne, ha ellátás hiányában meghalnának. 24,28-30
Az elosztásra vonatkozó fenti javaslatok figyelembe veszik azt is, hogy nem kerülhetőek meg a fenti értékek gyakorlati alkalmazására vonatkozó kérdések. Nem lehet egyetlen érték alapján eldönteni, hogy melyik páciensnek jusson a szűkös erőforrásokból.24-33 Az igazságos elosztáshoz tehát összetett, többtényezős értékítéletre van szükség, amelyet az adott helyzet és erőforrások függvényében alkalmazunk.24-33
Kinek jutnak orvosi erőforrások COVID19 pandémia idején?
A fenti etikai értékekből – az előnyök maximalizálása, egyenlő kezelés, az instrumentális értékek előnyben részesítése és jutalmazása, valamint a legrosszabb állapotban lévők segítése — hat konkrét ajánlás következik az orvosi erőforrások COVID19 idején való elosztására vonatkozóan: az előnyök maximalizálása; az egészségügyi dolgozók előnyben részesítése; érkezési sorrendtől független elosztás; beavatkozás-specifikus kritériumrendszert fenntartani; elismerni a kutatási részvételt; azonos elveket alkalmazni a COVID19 és a nem COVID19 páciensek esetében.
Ajánlás 1: pandémia idején az előnyök maximalizálása a legfontosabb.3,26,28,29,31-33 Ez az elv a gyakorlatban az erőforrások felelős kezelését jelenti. Nehezen indokolható, hogy miért kérünk kockázatvállalást és áldozatokat az egészségügyi dolgozóktól, ha csak illúzió az az ígéret, hogy az erőfeszítéseik életeket menthetnek és hosszabbíthatnak meg.29 Korlátozott erőforrások mellett a lehető legtöbb élet megmentésére és a kezelés utáni lehető leghosszabb élet elérésére egyaránt prioritásként kell tekinteni. A lehető legtöbb élet megmentése, és a lehető leghosszabb várható élettartam biztosítása vonatkozásában egyetértés van a szakértői jelentések között.26,28,29 Ez egybevág mind a haszonelvű, a lakosság által megtermelt értékeket hangsúlyozó megközelítéssel, és a nem haszonelvű, minden emberi életet elsődleges fontosságúnak tartó nézetekkel is.34 Több racionális módja is lehet, hogy egyensúlyt találjunk a minél több élet és a minél több életév megmentése között,30 azonban bármelyiket választjuk is, azt következetesen kell alkalmazni.
Viszont a COVID19 pandémia idején a szűkös információk és az idő rövidsége indokolttá tehetik, hogy előnyben részesítsük azokat, akik a kezelés után még érdemi idő van hátra a várható élettartamukból, míg az élet kezelés általi, lehető legnagyobb meghosszabbítását csak másodlagos célnak tekintsük. Utóbbi csak akkor válik relevánssá, ha olyan páciensek között kell dönteni, akiknek a túlélési esélyei hasonlóak. A vészhelyzetben korlátozottan rendelkezésre álló idő és információk miatt az előnyök maximalizálásába nem célszerű beleszámítani a páciens jövőbeli életminőségét, és minőségarányos életéveit. Ehhez ugyanis időigényes információ-gyűjtésre volna szükség, nem is szólva az etikai és jogi problémákról.28,34 Ezzel együtt hasznos lehet arra bátorítani a pácienseket (különösen azokat, akik intenzív osztályos kezelésre szorulhatnak), hogy egy előzetes állásfoglalásban határozzák meg, milyen életminőséget tartanának elfogadhatónak, és mely esetekben utasítanák vissza a lélegeztetőgépet, vagy más életfenntartó kezelést.
Az előnymaximalizálás elvének gyakorlati megvalósítása azt is jelenti, hogy priorizálni kell azokat a betegeket, akiknek kezeléssel van esélyük meggyógyulni, azokkal a betegekkel szemben, akik kezelve sem valószínű, hogy meggyógyulnak, és azokkal szemben is, akik kezelés nélkül is feltételezhetően rendbe jönnek. Mivel sok a fiatal, súlyos beteg páciens azok között, akiknek kezelést kapva van esélyük meggyógyulni, ez az operacionalizálás azt is jelenti, hogy előnyben kell részesíteni azokat a nagyon betegeket, akik kezelés nélkül fiatalon, egy teljes élet leélése nélkül halnának meg.25,29,30
Mivel az előnyök maximalizálása pandémia-helyzetben kulcsfontosságú, meggyőződésünk, hogy indokolt lehet egy-egy pácienst levenni a lélegezetőgépről, vagy áttenni egy intenzív osztályos ágyról azért, hogy ezeket más, jobban rászoruló betegeknek adjuk. A pácienseket már a betegfelvételkor célszerű tájéjoztatni arról, hogy erre sor kerülhet.3,28,29,33,35
Elvenni a lélegezetőgépet vagy az intenzíves ágyat egy korábban érkezett betegtől azért, hogy megmentsünk valakit, akinek jobb esélyei vannak, nyilvánvalóan súlyos terhet jelent az orovosok számára is – és lesz olyan orvos is, aki megtagadja, hogy ezt tegye. Ezzel együtt számos iránymutatás egyetért abban, hogy elvenni a szűkös erőforrásokat valakitől azért, hogy másokat megmentsünk, nem számít emberölésnek, és nincs szükség az érintett páciens beleegyezésére sem.26,28,29,33,35 Egyetértünk az említett iránymutatásokkal abban, hogy ez a morálisan helyes cselekvés.26 Fontos, hogy ha kezdettől fogva a haszonmaximalizálás elvét szem előtt tartva osztjuk el az ágyakat és lélegeztetőgépeket, az csökkenti a szükségességét annak, hogy ezeket a későbbiekben el kelljen venni egyes betegektől.
Ajánlás 2: A COVID19 kezeléséhez kritikus fontosságú erőforrásokat – tesztek, személyi védőfelszerelés, intenzíves ágyak, lélegezetőgépek, légzésrehabilitációs szakemberek, oltások — először a frontvonalban dolgozó egészségügyi személyzetnek, és más, a betegekről gondoskodó személyzetnek kell juttatni, valamint azoknak, akik működtetik a kritikus infrastruktúrákat. Utóbbin belül előnyben kell részesíteni azokat a dolgozókat, akik magas fertőzésveszélynek vannak kitéve, és akik a szakértelmük miatt nehezen pótolhatóak.27 Ezeket a dolgozókat nem azért kell priorizálni, mert személyükben értékesebbek volnának, hanem a tudásuk miatt, ami létfontosságúvá teszi ezeket a személyeket a vírus elleni tevékenységben.27,28 Ha az orvosok és az ápolók kiesnek, minden páciens – nemcsak a COVID19 fertőzöttek – körében magasabb lesz a mortalitás, és több életév veszik majd el.
Bár azt nem lehet előre tudni, hogy azok az egészségügyi dolgozók, akik lélegezetőgépre szorulnak, képesek lesznek-e visszatérni a munkába, mégis őket kell priorizálni. Ezzel ugyanis egyrészt elismerjük a nagyobb kockázattal járó munkájukat, másrészt pedig a többieket is bátorítjuk, hogy ne hagyják el a munkahelyüket. 28,36
Nem szabad gazdag, híres, vagy politikailag befolyásos pácienseket sem előnyben részesteni a kritikus fontosságú dolgozókkal szemben, még akkor sem, ha a tesztelés kapcsán már volt ilyesmire példa.37 Az ilyen jellegű visszaélések ugyanis aláássák az elosztási rendszerbe vetett bizalmat.
Ajánlás 3: azoknál a pácienseknél, akiknek hasonlóak a kilátásaik, véletlenszerű kiválasztás útján kell biztosítani az egyenlő esélyeket (például sorshúzással), nem pedig a korábban felvetteket látni el először. A felvétel sorrendjében történő ellátást olyan erőforrások esetében használjuk, amelyekből tartós hiány van (például átültethető vese), és a páciens életben tud maradni az adott erőforrás nélkül is. Ezzel ellentétben, mivel a koronavírus elleni kezelések sürgős helyzetben válnak szükségessé, az érkezési sorrendben történő ellátás tisztességtelen előnyben részesítené azokat, akik közelebb laknak az egészségügyi intézményekhez. Emellett az érkezési sorrendben történő kezelés vagy védőoltás tömegjelenetekhez, sőt, esetleg erőszakhoz is vezethetne olyankor, amikor pedig elsődleges fontosságú a társadalmi távolságtartás. Végezetül, az érkezési sorrendben történő ellátás azt is jelentené, hogy azokat az emberek, akik később betegszenek meg – talán éppen azért, mert szigorúan betartották az előírt közegészségügyi intézkedéseket – kizárjuk a kezelésből, ami anélkül rontaná az eredményeket, hogy közben az eljárás bármivel is tisztességesebbé válna.33 Idő- és információ-hiányos időszakban a véletlenszerű kiválasztás azért is előnyösebb, mert így nem kell aprólékos előrejelzések alapján megpróbálni dönteni a nagyjából hasonló páciensek között.
Ajánlás 4: fontos, hogy a priorizálásra vonatkozó iránymutatások beavatkozás-specifikusak legyenek, és meg lehessen változtatni őket az új tudományos eredmények fényében. Például a fiatalabb pácienseket nem kell előrébb sorolni azonknál a COVID19 elleni védőoltásoknál, amik megelőzik, nem pedig gyógyítják a betegséget. Hasonló a helyzet a kísérleti megelőzési módszereknél is. A COVID19 következményei lényegesen rosszabbak idősebb, vagy krónikus beteg páciensek körében.8 Az előnymaximalizálás elvéből kiindulva tehát oltásoknál az idősebb személyeket kell prioritással kezelni, rögtön az egészségügyi személyzet, valamint a rendőrök és tűzoltók után. Ha nincs elegendő oltóanyag a legveszélyeztetettebb páciensek – tehát a 60 év felettiek és a krónikus betegek – számára, akkor az egyenlőség elve mentén véletlenszerű kiválasztással, például sorsolással kell eldönteni, hogy kinek jut oltás.24,28 Az instrumentális értékek alapján csak akkor kell a fiatalabb pácienseket előnyben részesíteni az oltások során, ha az epidemiológiai modell szerint ez a leghatékonyabb módja, hogy lelassítsuk a vírus terjedését és csökkentsük a másokra leselkedő veszélyt.
Az epidemiológiai modellezés különösen fontos a koronavírus-tesztekhez szükséges priorizáláshoz. A szövetségi szintű iránymutatás jelenleg az egészségügyi dolgozókat és az idősebb pácienseket részesíti előnyben.38 Ha viszont bizonyos számú tesztet közegészségügyi célra tartalékolunk (mint ahogyan azt néhány államban teszik), az előmozdíthatja a COVID19 terjedésének megértését, emellett új kezelések kifejlesztésében is segítheti a kutatókat.39
A fentiekkel ellentétben az intenzív osztályos ágyak és lélegezetőgépek gyógyító, nem pedig megelőző jellegű eszközök. Akiknek ezekre van szüksége, az életveszélyes állapotban van. Az előnymaximalizálás elve alapján indokolt a betegek kilátásainak figyelembe vétele – tehát, hogy várhatóan mennyi ideig él a páciens, ha megkapja az ellátást –, ez pedig a fiatalabb, és kevesebb krónikus betegséggel küzdő páciensek priorizálása felé mutat. Ez összhangban van azokkal az olasz ajánlásokkal, amelyek az inzentvíes ágyakhoz való hozáférésben potenciálisan magasabb prioritással kezelik a fiatalabb, ám súlyos állapotú betegeket az idős páciensekhez képest.3,4 A vírusellenes szerek és más kísérleti kezelések – amelyek várhatóan a leghatásosabbak a súlyos, de nem kritikus állapotú páciensek kezelésében – lehető legtöbb előnyt biztosító elosztását tudományos bizonyítékok alapján kell meghatározni. Ezek a kezelések akkor adhatják a legjobb eredményeket, ha elsősorban olyan betegek kapják, akiknek az állapotán keveset javítana a lélegeztetés.
Ajánlás 5: Kell valamiféle előnyt biztosítani a COVID19 elleni kezelések során azoknak az embereknek is, akik részt vesznek a védőoltások és más terápiák hatékonyságát és biztonságát biztosító klinikai kutatásokban. Így lehet ugyanis elismerni és jutalmazni, hogy az illetők a kutatásokban való részvétellel veszélynek teszik ki magukat azért, hogy más embereken segíteni lehessen. Ez a fajta jutalmazás másokat is arra bátorít majd, hogy részt vegyenek különböző klinikai kísérletekben. Hozzá kell tenni azonban, hogy az orvosi kutatásokban való részvétel alapján csak akkor szabad priorizálni valakit, ha az illetőnek hasonlóak a kilátásai, mint a többi páciensnek.
Ajánlás 6: Nem szabad különbséget tenni az erőforrások elosztásában a COVID19 páciensek és a más betegségekkel küzdők között. Ha ugyanis a COVID19 járvány abszolút hiányokhoz vezet, ez minden pácienst értinteni fog, ideértve a szívbetegeket, a rákosokat és mindenki mást is, akik súlyos, életveszélyes állapotban vannak és azonnal orvosi beavatkozásra van szükségük. Az erőforrások igazságos elosztásának szükségessége mindenkire vonatkozik, akiknek szüksége van az adott erőforrásokra. Például, ha egy allergiás orvos anafilaxiás sokkot kap, és az élete megmentése érdekében intubálni kell és lélegeztetőgépre van szüksége, akkor őt előrébb kell sorolni, mint azokat a COVID19 pácienseket, akik nem a frontvonalban dolgozó egészségügyi szakemberek.
Az elosztás gyakorlati megvalósítása
Az, hogy többféle etikai megfontolás és változó körülmények között kell egyensúlyt találni, feltehetően komoly különbségeket fog eredményezni abban, hogy az egyes esetek ellátása során melyik tényező milyen súllyal esik latba. Ebből pedig az következik, hogy igazságos és következetes elosztási folyamatokra van szükség, amelyek bevonják az összes érintettet: orvosokat, pácienseket, hivatalos személyeket és másokat is. Ezeknek a folyamatoknak átláthatóaknak kell lenniük, hogy a lakosság bízzon abban, hogy valóban tisztességesek.
Az igazságos elosztási folyamatok alapján, beleszámítva az itt leírt etikai megfontolásokat és ajánlásokat is, ki kell alakítani konkrét elosztási iránymutatásokat. Ezekre azért van szükség, hogy elkerülhető legyen mindannak a szörnyűsége, hogy egyes orvosoknak improvizált módon, vagy teljesen egyedül kelljen dönteniük arról, hogy kit látnak el, és kit nem. Ha ilyen tehernek teszünk ki orvosokat, az akut, de akár élethosszig tartó érzelmi károkat is okozhat.
Természesen a legjobban kidolgozott iránymutatásokat sem lehet valós helyzetben mindig probléma-mentesen alkalmazni. Annak érdekében tehát, hogy az orvosokat segíteni lehessen az ilyen döntések meghozásában, az egészségügyi intézmények alkalhazhatnak triázs szakembereket, vagy nem a közvetlen ellátásban dolgozó orvosokat, esetleg tapasztalt orvosokból és etikai szakemberekből álló bizottságokat. Ezek segíthetnek az iránymutatások gyakorlati megvalósításában, és az erőforrás-elosztási döntések meghozatalában is, csökkentve az egyes orvosokra nehezedő terheket.26 Emellett az intézmények lehetőséget adhatnak fellebbezési eljárásokra is, ám a fellebbezések csak az esetleges műhibákra vonatkozhatnak, és figyelembe kell venniük az idő és az erőforrások szűkösségét is.29
Következtetések
A kormányoknak és döntéshozóknak minden meg kell tenniük, hogy megelőzzék az orvosi erőforrások szűkösségét. Ha azonban a szűkösség bekövetkezik, véleményünk szerint az itt felsorolt hat ajánlás alapján kell kidolgozni azokat az iránymutatásokat, amelyeket tisztességes és konzisztens módon lehet alkalmazni minden egyes esetben. Ezeknek az iránymutatásoknak az a célja, hogy soha, egyetlen orvosnak se kelljen egyedül, segítség nélkül döntenie arról, hogy melyik páciens kapja meg életmentő ellátást, és melyiknek nem jut. Meggyőződésünk, hogy ennek elkerülése érdekében magas szintű, hivatalosan jóváhagyott iránymutatásokra van szükség, amelyek egyszerre csökkentik az orvosokra nehezedő terhet és biztosítják az egyenlő bánásmódot is. Az itt leírt ajánlások reményeink szerint hozzájárulhatnak a szükséges iránymutatások kidolgozásához.
- 1. Pandemic influenza plan: 2017 update. Washington, DC: Department of Health and Human Services, 2017 (https://www.cdc.gov/flu/pandemic-resources/pdf/pan-flu-report-2017v2.pdf. opens in new tab).
2. Strategies for optimizing the supply of N95 respirators. Atlanta: Centers for Disease Control and Prevention, 2020 (https://www.cdc.gov/coronavirus/2019-ncov/hcp/respirators-strategy/index.html. opens in new tab).
3. Vergano M, Bertolini G, Giannini A, et al. Clinical Ethics Recommendations for the Allocation of Intensive Care Treatments, in Exceptional, Resource-Limited Circumstances. Italian Society of Anesthesia, Analgesia, Resuscitation, and Intensive Care (SIAARTI). March 16, 2020 (http://www.siaarti.it/SiteAssets/News/COVID19%20-%20documenti%20SIAARTI/SIAARTI%20-%20Covid-19%20-%20Clinical%20Ethics%20Reccomendations.pdf. opens in new tab).
4. Mounk Y. The extraordinary decisions facing Italian doctors. Atlantic. March 11, 2020 (https://www.theatlantic.com/ideas/archive/2020/03/who-gets-hospital-bed/607807/. opens in new tab).
5. Kuhn A. How a South Korean city is changing tactics to tamp down its COVID-19 surge. NPR. March 10, 2020 (https://www.npr.org/sections/goatsandsoda/2020/03/10/812865169/how-a-south-korean-city-is-changing-tactics-to-tamp-down-its-covid-19-surge. opens in new tab).
6. Campbell D, Busby M. ‘Not fit for purpose’: UK medics condemn Covid-19 protection. The Guardian. March 16, 2020 (https://www.theguardian.com/society/2020/mar/16/not-fit-for-purpose-uk-medics-condemn-covid-19-protection. opens in new tab). - 7. Livingston E, Bucher K. Coronavirus disease 2019 (COVID-19) in Italy. JAMA 2020 March 17 (Epub ahead of print).
- 8. Wu Z, McGoogan JM. Characteristics of and important lessons from the coronavirus disease 2019 (COVID-19) outbreak in China: summary of a report of 72 314 cases from the Chinese Center for Disease Control and Prevention. JAMA 2020 February 24 (Epub ahead of print).
9. Ferguson NM, Laydon D, Nedjati-Gilani G, et al. Impact of non-pharmaceutical interventions (NPIs) to reduce COVID-19 mortality and healthcare demand. London: Imperial College London, March 16, 2020 (https://www.imperial.ac.uk/media/imperial-college/medicine/sph/ide/gida-fellowships/Imperial-College-COVID19-NPI-modelling-16-03-2020.pdf. opens in new tab)
10. Li Q, Guan X, Wu P, et al. Early transmission dynamics in Wuhan, China, of novel coronavirus–infected pneumonia. N Engl J Med. DOI: 10.1056/NEJMoa2001316.
11. Wilson N, Kvalsvig A, Barnard LT, Baker MG. Case-fatality risk estimates for COVID-19 calculated by using a lag time for fatality. Emerging Infect Dis 2020 March 13 (Epub ahead of print).
12. AHA annual survey database. Chicago: American Hospital Association, 2018. - 13. Sanger-Katz M, Kliff S, Parlapiano A. These places could run out of hospital beds as coronavirus spreads. New York Times. March 17, 2020 (https://www.nytimes.com/interactive/2020/03/17/upshot/hospital-bed-shortages-coronavirus.html. opens in new tab).
- 14. Rubinson L, Vaughn F, Nelson S, et al. Mechanical ventilators in US acute care hospitals. Disaster Med Public Health Prep 2010;4:199-206.
15. Jacobs A, Fink S. How prepared is the U.S. for a coronavirus outbreak? New York Times. February 29, 2020 (https://www.nytimes.com/2020/02/29/health/coronavirus-preparation-united-states.html. opens in new tab).
16. Cohn J. How to get more ventilators and what to do if we can’t. Huffington Post. March 17, 2020 (https://www.huffpost.com/entry/coronavirus-ventilators-supply-manufacture_n_5e6dc4f7c5b6747ef11e8134. opens in new tab).
17. Critical care statistics. Mount Prospect, IL: Society of Critical Care Medicine (https://www.sccm.org/Communications/Critical-Care-Statistics. opens in new tab).
18. Gold J. Surging health care worker quarantines raise concerns as coronavirus spreads. Kaiser Health News. March 9, 2020 (https://khn.org/news/surging-health-care-worker-quarantines-raise-concerns-as-coronavirus-spreads/. opens in new tab).
19. Casadevall A, Pirofski LA. The convalescent sera option for containing COVID-19. J Clin Invest 2020 March 13 (Epub ahead of print).
20. Zimmer C. Hundreds of scientists scramble to find a coronavirus treatment. New York Times. March 17, 2020 (https://www.nytimes.com/2020/03/17/science/coronavirus-treatment.html. opens in new tab).
21. Harrison C. Coronavirus puts drug repurposing on the fast track. Nat Biotechnol 2020 February 27 (Epub ahead of print).
22. Devlin H, Sample I. Hopes rise over experimental drug’s effectiveness against coronavirus. The Guardian. March 10, 2020 (https://www.theguardian.com/world/2020/mar/10/hopes-rise-over-experimental-drugs-effectiveness-against-coronavirus.).
23. Whoriskey P, Satija N. How U.S. coronavirus testing stalled: flawed tests, red tape and resistance to using the millions of tests produced by the WHO. Washington Post. March 16, 2020 (https://www.washingtonpost.com/business/2020/03/16/cdc-who-coronavirus-tests/. opens in new tab).
24. Persad G, Wertheimer A, Emanuel EJ. Principles for allocation of scarce medical interventions. Lancet 2009;373:423-431.
25. Emanuel EJ, Wertheimer A. Public health: who should get influenza vaccine when not all can? Science 2006;312:854-855.
26. Biddison LD, Berkowitz KA, Courtney B, et al. Ethical considerations: care of the critically ill and injured during pandemics and disasters: CHEST consensus statement. Chest 2014;146:4 Suppl:e145S-e155S.
27. Interim updated planning guidance on allocating and targeting pandemic influenza vaccine during an influenza pandemic. Atlanta: Centers for Disease Control and Prevention, 2018 (https://www.cdc.gov/flu/pandemic-resources/national-strategy/planning-guidance/index.html. opens in new tab).
28. Rosenbaum SJ, Bayer R, Bernheim RG, et al. Ethical considerations for decision making regarding allocation of mechanical ventilators during a severe influenza pandemic or other public health emergency. Atlanta: Centers for Disease Control and Prevention, 2011 (https://www.cdc.gov/od/science/integrity/phethics/docs/Vent_Document_Final_Version.pdf. opens in new tab).
29. Zucker H, Adler K, Berens D, et al. Ventilator allocation guidelines. Albany: New York State Department of Health Task Force on Life and the Law, November 2015 (https://www.health.ny.gov/regulations/task_force/reports_publications/docs/ventilator_guidelines.pdf. opens in new tab).
30. Christian MD, Sprung CL, King MA, et al. Triage: care of the critically ill and injured during pandemics and disasters: CHEST consensus statement. Chest 2014;146:4 Suppl:e61S-e74S.
31. Responding to pandemic influenza — the ethical framework for policy and planning. London: UK Department of Health, 2007 (https://webarchive.nationalarchives.gov.uk/20130105020420/http://www.dh.gov.uk/prod_consum_dh/groups/dh_digitalassets/@dh/@en/documents/digitalasset/dh_080729.pdf. opens in new tab).
32. Toner E, Waldhorn R. What US hospitals should do now to prepare for a COVID-19 pandemic. Baltimore: Johns Hopkins University Center for Health Security, 2020 (http://www.centerforhealthsecurity.org/cbn/2020/cbnreport-02272020.html. opens in new tab).
33. Influenza pandemic — providing critical care. North Sydney, Australia: Ministry of Health, NSW, 2010 (https://www1.health.nsw.gov.au/pds/ActivePDSDocuments/PD2010_028.pdf. opens in new tab).
34. Kerstein SJ. Dignity, disability, and lifespan. J Appl Philos 2017;34:635-650.
35. Hick JL, Hanfling D, Wynia MK, Pavia AT. Duty to plan: health care, crisis standards of care, and novel coronavirus SARS-CoV-2. NAM Perspectives. March 5, 2020 (https://nam.edu/duty-to-plan-health-care-crisis-standards-of-care-and-novel-coronavirus-sars-cov-2/. opens in new tab).
36. Irvin CB, Cindrich L, Patterson W, Southall A. Survey of hospital healthcare personnel response during a potential avian influenza pandemic: will they come to work? Prehosp Disaster Med 2008;23:328-335.
37. Biesecker M, Smith MR, Reynolds T. Celebrities get virus tests, raising concerns of inequality. Associated Press March 19, 2020 (https://apnews.com/b8dcd1b369001d5a70eccdb1f75ea4bd. opens in new tab).
38. Updated guidance on evaluating and testing persons for coronavirus disease 2019 (COVID-19). Atlanta: Centers for Disease Control and Prevention, March 8, 2020 (https://emergency.cdc.gov/han/2020/han00429.asp. opens in new tab).
39. COVID-19 sentinel surveillance. Honolulu: State of Hawaii Department of Health, 2020 (https://health.hawaii.gov/docd/covid-19-sentinel-surveillance/. opens in new tab).

Ezen a linken további információk vannak az orvosi erőforrások igazságos elosztásáról.
