Eredeti cikk dátuma: 2020. március 25.
Eredeti cikk címe: SARS-CoV-2 – klinische Übersicht Version 1.3
Eredeti cikk szerzői: Dr. Pia Wallmüller (MUW Notfallmedizin), Priv. Doz. Dr. Weiser Christoph (BHB Eisenstadt, MUW NFM), Priv. Doz. Dr. Matthias Vossen (MUW Infektiologie & Tropenmedizin, BHB Eisenstadt)
Eredeti cikk elérhetősége: https://www.anaesthesie.news/wp-content/uploads/OEGARI-ICU-Therapy-Guideline-1.pdf?fbclid=IwAR2hgIN3JSmR749FRZ8XAwDVuS8hha8mjGiz_cVEsHL-dXv7heXseeCTRxM
Eredeti cikk státusza:
Fordító(k): Szalai Virág
Lektor(ok): dr. Chahlaoui Eszter
Nyelvi lektor(ok):
Szerkesztő(k): Novák Zsuzsanna
Figyelem! Az oldalon megjelenő cikkek esetenként politikai jellegű megnyilvánulásokat is tartalmazhatnak. Ezek nem tekinthetők a fordítócsoport politikai állásfoglalásának, kizárólag az eredeti cikk írójának véleményét tükrözik. Fordítócsoportunk szigorúan politikamentes, a cikkekben esetlegesen fellelhető politikai tartalommal kapcsolatosan semmiféle felelősséget nem vállal, diskurzust, vitát, bizonyítást vagy cáfolatot nem tesz közzé.
Az oldalon található információk nem helyettesítik a szakemberrel történő személyes konzultációt és kivizsgálást, ezért kérjük, minden esetben forduljon szakorvoshoz!
TRIAGE a COVID19 betegeknél
Az irodalom és az érintett területek kollégáinak beszámolói alapján megpróbáltunk útmutatást adni a COVID19 témában. Ez a dokumentum az 1.3 verzióban áll rendelkezésre – a tudomány állásának megfelelően folyamatosan frissítésjük / korrigáljuk.
Ajánljuk a https://www.ecdc.europa.eu weboldal folyamatos ellenőrzését.
Az alábbi kulcsfontosságú tüneteket / információkat keressük (csökkenő prioritás szerint, több tünet kombinációja lehetséges):
– láz
– légszomj
– köhögés (többségében száraz)
– kontakt bizonyított pozitív covid19 esettel (lásd AGES – hivatalos eljárásmód a SARS-CoV-2 kontaktszemélyeknél: kontaktszemélyek nyomon követése (2020. március 14-i álláspont))
– ízlés- és szaglászavar
Míg az esetek többségében (80%) az enyhébb légúti fertőzések és tüdőgyulladás a jellemző, a súlyos lefolyású fertőzések és halálesetek gyakoribbak a más krónikus betegségekben is szenvedő idős embereknél, emellett a súlyos lefolyású fertőzések és halálesetek többsége mai napig ezekből a kockázati csoportokból kerül ki.
A rendelkezésre álló adatok alapján az EU / EGT-országokban diagnosztizált COVID19 esetek 30% -át szállították kórházba, ebből 4% volt súlyos beteg. A 60 év feletti embereknél a kórházi ápolásra szorulók aránya magasabb volt. A németországi, olasz és spanyol halálozási becslések azt mutatták, hogy az egyes országokban a halálesetek kockázata és abszolút száma is gyorsan növekedett a 60 év feletti embereknél. A kórházi esetek 15% -ában súlyos lefolyásról, ezen belül pedig az esetek 12% -ában halálozásról számoltak be, emellett az idősebbeknél a halálozási arány magasabb volt.
A COVID19 fertőzés terjesztésének kockázatát magasnak tartják az egészségügyi és szociális intézményekben, amely különösen veszélyeztetett népességcsoportnak számít. A fertőzés terjesztésének következményei az egészségügyi és szociális intézményekben csökkenthetők hatékony fertőzés megelőzéssel és -kontrollal, valamint a Triage fertőzést megakadályozó tevékenységével.
Forrás:
European Centre for Disease Prevention and Control. Novel coronavirus disease 2019 (COVID-19) pandemic: increased transmission in the EU/EEA and the UK – sixth update – 12 March 2020. Stockholm: ECDC; 2020.
Coronavirus disease 2019 (COVID-19) pandemic: increased transmission in the EU/EEA and the UK –seventh update, 25 March 2020. Stockholm: ECDC; 2020.

Forrás: Onder G, Rezza G, Brusaferro S. Case-Fatality Rate and Characteristics of Patients Dying in Relation to COVID-19 in Italy. JAMA. Published online March 23, 2020. doi:10.1001/jama.2020.4683
Magas kockázatú betegek
Ahhoz a népességcsoporthoz, amelyeknél gyakrabban számoltak be súlyos lefolyásról és halálesetekről, a 60 évnél idősebbek, férfiak, alapbetegséggel – mint például magas vérnyomás, cukorbetegség, szív- és érrendszeri betegségek, krónikus légzőszervi betegségek és a rák – rendelkezők tartoznak. A legtöbb bejelentett krónikus betegség aránya és az egészségi állapot hasonló ugyanezen betegségek idősebb korcsoportbeli prevalenciájához Kínában, ezért ezek lehetnek pusztán a magasabb életkor velejárói. A magasabb ACE gén expresszió (Angiotenzin konvertáló enzim II) összefügghet a SARS-CoV-2 iránti nagyobb fogékonysággal. Kimutatták, hogy az ACE 2 expressziója a tüdőszövetekben növekszik az életkorral, a dohányzással és bizonyos antihipertensív kezelésekkel. Ezek a megfigyelések megmagyarázhatják az idősek, dohány fogyasztók/ dohányzók és a magas vérnyomású személyek érzékenyéségét a fertőzésre. Hangsúlyozzák továbbá a dohányzók, mint a COVID19 fertőzésre potenciálisan veszélyeztetett csoport azonosításának jelentőségét.
Forrás
Cai G. Bulk and single-cell transcriptomics identify tobacco-use disparity in lung gene expression of ACE2, the receptor of 2019-nCov. medRxiv. 2020:2020.02.05.20020107.
Cai G. Tobacco-Use Disparity in Gene Expression of ACE2, the Receptor of 2019-nCov.Preprint 2020. Preprints 2020, 2020020051. 2020.
Chen YS, K.; Qian, W. Asians Do Not Exhibit Elevated Expression or Unique Genetic Polymorphisms for ACE2, the Cell-Entry Receptor of SARS-CoV-2. Preprints 2020, 2020020258. 2020.
Mengyuan Li LL, Yue Zhang, Xiaosheng Wang. An Investigation of the Expression of 2019 Novel Coronavirus CellReceptor Gene ACE2 in a Wide Variety of Human Tissues (Preprint). Research Square. 2020.
Terhesség / szoptató anyák
A terhes nőknél csak korlátozott tudományos bizonyíték áll rendelkezésre a betegség súlyosságáról COVID19 fertőzés esetén. A terhes nők klinikai tünetei hasonlóak a nem terhes felnőtt betegek COVID19 tüdőgyulladásos tüneteihez. Nincs bizonyíték arra nézve, hogy az anyák COVID19 tüdőgyulladása súlyos, nem kívánatos hatásokat okozna az újszülötteknél, és a vírust az anyatejben eddig nem mutatták ki.
Forrás
Chen H, Guo J, Wang C, Luo F, Yu X, Zhang W, et al. Clinical characteristics and intrauterine vertical transmission potential of COVID-19 infection in nine pregnant women: a retrospective review of medical records. The Lancet. 2020 2020/03/07/;395(10226):809-15.
Kam K-q, Yung CF, Cui L, Lin Tzer Pin R, Mak TM, Maiwald M, et al. A Well Infant with Coronavirus Disease 2019 (COVID-19) with High Viral Load. Clinical Infectious Diseases. 2020.
Kísérlet a klinikai felosztásra tünetek alapján
1. Vezető tünet: nehézlégzés – „Kezeljük először, ami először öl” => kezeljük a hipoxiát
2. Soha ne felejtsük el: saját magunk védelme fontosabb, mint a beteg védelme!
1-es fenotípus
• lázas beteg
• negatív mellkas röntgen vagy mellkas CT
• nincsenek feltétlenül légúti tünetek, SPO2> 95% (kétely esetén artériás vérgáz – nincs hipoxémia (PaO2> 65 mmHg a beltéri levegőben)
COVID19 kenetet kell venni a rizikó kontaktnál – ezek a kontaktok alapvetően egyre többen lesznek, ahogy a járvány egyre tovább tart, és a kenetet kétséges esetben le kell venni ismeretlen eredetű láz esetén is (az itt felsorolt vizsgálatok elvégzése után). (Ha a COVID19 kenet megtörténik -> jelentést kell tenni a hatóságnak (ezt a titkárság végzi) és el kell rendelni az otthoni karantént (további intézkedésig).
Ezt a beteget haza kell és haza lehet engedni, ha a „sétateszt” során (20 métert kell mennie az ambulancián, vagy 10 guggolással kell fizikailag terhelni) nincs oxigénszaturáció esés (SPO2 <90%).
Teendők:
• Nagy labor + procalcitonin
• Tüdő röntgen vagy mellkas CT
• Influenza gyorsteszt láz esetén
• Ha a Prokalcitonin negatív és nincs egyéb klinikai szükségesség = nem kell antimikrobiális kezelés
Ha a vezető tünet láz és légszomj => feltétlenül mellkas CT-t kell végezni. Ha a mellkas röntgen nem informatív vagy a helyzet nem egyértelmű – végezzen mellkas CT-t.
A beteg hazabocsátása: Karantén, értesítés a hatóságok felé (COVID titkárság), és a beteget maszkkal kell haza engedni. (Ha a beteg mégsem elengedhető -> a beteg felvétele Covid osztályra karanténba történik, COVID kenet és további döntés a kenet eredményének függvényében.)
Ezeknél a betegeknél mellkasi ultrahang nem ajánlott. Állítólag az epidémia előtti fázisban Olaszországban ennek a csoportnak az aránya volt a legnagyobb azok között, akik a kórházat felkeresték.
2-es fenotípus:
• Lázas beteg
• COVID-ra típusos elváltozások a mellkas CT-n
• VAGY artériás vérgázban hipoxémia
Teendők:
• Oxigén adása (lásd alább)
• Nagy labor + procalcitonin, artériás vérgáz
• Mellkas CT
• 3 pár hemokultúra minden osztályos felvételnél
• Mycoplasma PCR a köpetből
• Legionella és Pneumococcus antigén vizeletvizsgálat minden osztályos felvételnél
• Influenza + COVID teszt
Osztályos felvétel:
A beteget Covid osztályra kell felvenni (Telefonszám)
Ezek a betegek körülbelül húszszor többen vannak, mint azok, akiknek intenzív ágyra van szükségük.
3-as fenotípus
• Láz
• Az artériás vérgázban hipoxémia
• Tahipnoe (20-30/min légzésszám nyugalomban)
• Mellkas CT
• Pozitív reakció az O2 adására 10 l / perc reservoir maszkkal (az SpO2 > 90% emelkedik O2 adásával)
Teendők
• Oxigén adása (lásd alább)
• Nagy labor + prokalcitonin, artériás vérgáz
• Mellkas CT
• 3 pár hemokultúra minden osztályos felvételnél
• Mycoplasma PCR a köpetből
• Legionella és Pneumococcus antigén vizeletvizsgálat minden osztályos felvételnél
• Influenza + COVID teszt
Osztályos felvétel
Monitorágyra (intenzív osztály felhívása, Telefonszám)
4-es fenotípus:
• Láz
• Az artériás vérgázban hipoxémia
• Tahipnoe (légzési frekvencia > 30/min nyugalomban)
• Tüdőgyulladásra utaló többszörös elváltozások a mellkas CT-n
• Nincs gyors javulás oxigén adására (az SPO2 marad <90%, annak ellenére, hogy 10 L oxigént rezervoár maszkkal adunk)
Osztályos felvétel
Olyan monitorágyra, ahol légzésromlás esetén gyors eszkalációs lehetőségek vannak .
– Azonnali intenzív osztályos értesítés (Telefonszám)
(Az alábbi teendőket is intézni kell – de ezek miatt az intenzív osztályos felvételt nem szabad késleltetni)
Teendők:
• Oxigén adás (lásd alább)
• Nagy labor + prokalcitonin, artériás vérgáz
• Mellkas CT
• 3 pár hemokultúra minden osztályos felvételnél
• Mycoplasma PCR a köpetből
• Legionella és Pneumococcus antigén vizeletvizsgálat minden osztályos felvételnél
• Influenza + COVID teszt
Ezek a betegek neminvazív lélegeztetést igényelnek (lehetőleg sisak), vagy ha nincs egyértelmű javulás néhány órán belül, akkor el kell bírálni, hogy szükséges-e mellkas ultrahang vizsgálat (lásd az 5-ös fenotípust) és a korai intubáció.
5-ös fenotípus
• Láz
• Kifejezett hypoxemia az artériás vérgázban (paO2 <40 mmHg)
• Tahipnoe (légzési frekvencia > 30/min nyugalomban)
• Esetleg neurológiai tudatzavar
• Hemodinamikailag veszélyeztetett
– Jellemzően 35 és 70 év közötti férfiak
– Ezek a betegek a paO2 <40 mmHg ellenére megtévesztő klinikai benyomást kelthetnek, jobb klinikai állapotban lehetnek, mint amit a mért értékek mutatnak.
Osztályos felvétel
Intenzív osztályra – neminvazív lélegeztetés ill. gyors intubáció szükséges
– Intenzív osztály azonnali értesítése (Telefonszám) (Az alábbi teendőket is intézni kell – de ezek miatt az intenzív osztályos felvételt nem szabad késleltetni)
Teendők
• Oxigénadás (lásd alább)
• Nagy labor + prokalcitonin, artériás vérgáz
• Mellkas CT
• 3 pár hemokultúra minden osztályos felvételnél
• Mycoplasma PCR a köpetből
• Legionella és Pneumococcus antigén vizeletvizsgálat minden osztályos felvételnél
• Influenza + COVID teszt
– Ebben az esetben a mellkasi ultrahang releváns lehet és 2 képet különböztetnek meg:
– „Nedves” intersticiális szindrómák: csak B-vonalak és csúszás pozitív – először a neminvazív lélegeztetést kell megpróbálni
– „Száraz” intersticiális szindrómák: többszörös szubpleurális megvastagodás és csökkent csúszás – feltétlenül korai intubálás kell!

Elbocsátási management osztályos felvétel után
European Centre for Disease Prevention and Control. Novel coronavirus disease 2019 (COVID-19) pandemic: increased transmission in the EU/EEA and the UK – sixth update – 12 March 2020. Stockholm: ECDC; 2020.
A betegeket enyhe klinikai tünetekkel (főként láz, köhögés, fejfájás és rossz közérzet) a tünetek kezdetén nem kell feltétlenül kórházba utalni, az otthonukban biztonságosan kezelhetőek – 1-es fenotípus.
Ugyanakkor, mivel a betegség második hetében a klinikai jelek és tünetek az alsó légutak érintettsége miatt egyre növekvő légszomjjal súlyosbodhatnak, minden beteget szorosan meg kell figyelni. A kínai adatok alaján hozzávetőlegesen az enyhe esetek 10–15% -a válhat súlyossá, és a súlyos esetek 15–20% -a válhat kritikussá.
A gyakorlatban tapasztalható némi különbség ellenére egyetértés van abban, hogy a) a felső légutakból származó vírus RNS kiválasztás összekapcsolható a b) tünetek klinikai javulásával.
ECDC megjegyzés: Noha a fekális-orális fertőzési út nem tűnik átviteli faktornak, a jelentősége még meghatározást kíván. Az elbocsátott betegeket utasítani kell arra, hogy a személyes higiéniai óvintézkedéseket szigorúan tartsák be, és így védjék meg a velük egy háztartásban élő kontaktokat. Ez vonatkozik minden gyógyulófélben lévő betegre, de különösen a gyógyulófélben lévő gyermekekre.
ECDC megjegyzés: Feltéve, hogy elegendő erőforrás áll rendelkezésre, egyértelműen előny a tünetmentes betegek tesztelése, mielőtt az izolációból kiengedik őket. Tekintettel a COVID19 epidémia idején mutatkozó korlátozott egészségügyi és laboratóriumi erőforrásokra, a tünetekkel rendelkező személyek tesztelése elsőbbséget kell, hogy élvezzen a tünetmentes izolációból kiengedett betegek tesztelésével szemben.

A SARS-CoV-2 terjedésének korai szakaszaiban (korlátozott számú beteg és nincs nyilvánvaló tartós terjedés: az ECDC gyors kockázatértékelésének 1-es és 2-es forgatókönyve – ötödik frissítés), az egészségügyi intézményekre nehezedő nyomás nélkül és optimális laborteszt kapacitás mellett, a COVID19 betegeket (kezdeti 2-es fenotípus) el lehet engedni a kórházból és házi ápolásba lehet bocsájtani, a következő klinikai kritériumok alapján:
• 3 napnál tovább nincs láz
• javuló légzési tünetek, tüdő képalkotás, amely a gyulladás nyilvánvaló felszívódását mutatja
• más betegség kapcsán nincs szükség kórházi ellátásra
• A SARS-CoV-2 kiválasztás laboratóriumi kimutatása a légúti mintákban; negatív RT-PCR teszt a légúti mintákban (nasopharynx- és garat leoltás ≥ 24 órás mintavételi intervallummal)
• Azoknál a betegeknél, akik klinikailag korábban javulnak, az első pozitív RT-PCR teszt után legalább 7 nappal ajánlott újabb tesztet végezni
• Szerológia: ha rendelkezésre áll megfelelő szerológiai vizsgálat specifikus IgG előfordulása
Tartós, széleskörű elterjedés esetén (az ECDC gyors kockázatértékelésének 3. és 4. forgatókönyve – ötödik frissítés), amikor növekszik az egészségügyi rendszerekre nehezedő nyomás, vagy amikor az egészségügyi létesítmények már túlterheltek és a laboratóriumi kapacitás korlátozott, alternatív algoritmusokat kell alkalmazni a COVID19 betegeket kórházból történő elbocsátására.
Ha klinikai szempontból is megfelelő, mérlegelni lehet az enyhe esetek kórházból történő elbocsátását, amennyiben megoldott az otthoni vagy más közösségi gondozásuk. Az elbocsátás után 14 napig izolációt lehet folytatni rendszeres egészségügyi ellenőrzéssel (például utógondozással, telefonhívásokkal), feltéve, hogy a páciens otthona fel van készülve a páciens izolálására, és a páciens megteszi az összes szükséges óvintézkedést (pl. jól szellőző, egy ágyas helyiség). Hogy megvédjük a családtagokat és a közösséget a fertőzéstől és a SARS-CoV-2 további terjedésétől az elbocsátott beteg viseljen arcmaszkot, csökkentse a szoros kapcsolatot a családtagokkal, étkezzen külön, fertőtlenítse a kezét és kerülje a szabadtéri tevékenységeket. .
Mivel a gyógyuló betegek, különösen a gyermekek székletével egyre növekvő víruskiürülési jelek mutatkoznak, az izolációból történő felszabadítás után indokolt a személyes higiéniával kapcsolatos gondos óvintézkedések ajánlása.
Tünetmentes betegek
European Centre for Disease Prevention and Control. Novel coronavirus disease 2019 (COVID-19) pandemic: increased transmission in the EU/EEA and the UK – sixth update – 12 March 2020. Stockholm: ECDC; 2020.
ECDC megjegyzés: Feltéve, hogy elegendő erőforrás áll rendelkezésre, egyértelmű előny a tünetmentes betegek tesztelése az izolációból történő felszabadítás előtt. Tekintettel az egészségügy és laboratóriumok korlátozott forrásaira a COVID19 járvány idején a tünetekkel rendelkező személyek tesztelése elsőbbséget kell, hogy élvezzen a tünetmentes izolációból kiengedett betegek tesztelésével szemben.
Fertőzés tünetmentes emberekben: A vírust tünetmentes emberekben kimutatták. Egy tengerjáró hajón gyorsan kitörő járvány során, melynél az utasokat és az alkalmazottakat a tünetektől függetlenül tesztelték, a laboratóriumban megerősített esetek 51% -a tünetmentes volt a megerősítés időpontjában. Olaszországban a laboratóriumban megerősített esetek 44%-a volt tünetmentes. Japánban a jelentett esetek 0,06% -a volt tünetmentes. Ezek az arányok, melyek országosan bejelentett eseteken alapulnak, valószínűleg inkább a laboratóriumi teszt algoritmusokat tükrözik, mint a tünetmentes fertőzések valódi becsléseit. Kínai adatok alapján a WHO nemzetközi misszió jelentéséből kitűnik, hogy az eredetileg tünetmentes esetek akár 75% -a klinikai betegséghez vezet, ami azt jelenti, hogy meglehetősen ritka a valódi tünetmentes fertőzés (becslések szerint 1–3%).
– National Institute of Infectious Diseases, Japan. Field Briefing: Diamond Princess COVID-19 Cases, 20 Feb Update 2020 [March 10, 2020]. Available from: https://www.niid.go.jp/niid/en/2019-ncov-e/9417-covid-dp-fe-02.html.
– Istituto Superiore di Sanità. Sorveglianza Integrata COVID-19 in Italia [February 27, 2020]. Available from: https://www.iss.it/documents/20126/0/Infografica_09marzo.pdf/.
– Ministry of Health LaW, , Japan. Coronavirus disease 2019 (COVID-19) situation within and outside the country. Minstry of Health, Labour and Welfare,, Japan; 2020.
Mérési értékek – Normálértékek egy működő légzőrendszernél
Artériás vérgáz:
PaO2 65-100 mmHg
PaCO2 35-45 mmHg
Oxigéntelítettség:
SPO2: 95-98%
Légzésszám (AF) felnőtteknél:
8-15/min nyugalomban
Oxigénadás
FiO2 = a belélegzett oxigén frakció rövidítése – ez az oxigén százaléka a belélegzett gázban (0,21 beltéri levegőnél, 1,0 100% oxigén adása mellett)

P / F arány (Horowitz-index)
https://www.merckmanuals.com/medical-calculators/PaO2_FIO2Ratio.htm
> 300 nincs oxigénellátási probléma
300 – 200 enyhe oxigénellátási probléma
200 – 100 közepes oxigénellátási probléma
<100 súlyos oxigénellátási probléma, felnőttkori légúti distressz szindróma (ARDS)
Átvitel
A COVID19 átvitele nagy cseppekkel történhet. Levegőn keresztüli átvitel: az irányelvek nem értenek egyet a levegőn keresztüli átvitellel kapcsolatos óvintézkedések alkalmazásáról:
– A kanadai irányelvek és az Egészségügyi Világszervezet iránymutatásai mindössze cseppfertőzéssel kapcsolatos óvintézkedéseket javasolnak a COVID19 betegek rutinkezelésére. Azonban mindkét iránymutatás levegőn keresztüli átvitellel kapcsolatos óvintézkedések alkalmazását javasolja az aeroszolképző eljárásokhoz (például intubálás, nem invazív lélegeztetés, CPR, maszkkal történő lélegeztetés és bronchoszkopia).
– Az Egyesült Államokbeli CDC azt javasolja, hogy a COVID19 betegek kezelésekor mindig alkalmazzanak a levegőn keresztüli átvitellel kapcsolatos óvintézkedéseket
• (# 1) Tünetmentes átvitel lehetséges (tünetekkel nem rendelkező vagy minimális tünetekkel rendelkező személyek esetén)
Del Rio C, Malani P. Novel coronavirus— important information for clinicians. JAMA. Published February 5, 2020. doi:10.1001/jama.2020.1490
• (# 2) Úgy tűnik, hogy az átvitel a betegség kezdetét követő körülbelül 8 napban történik
Inkubáció
• Az inkubációs idő legfeljebb 14 nap – ezért a kockázatos területekre vonatkozó utazási anamnézis felvétele az utazást követő 14 napig szükséges. Jellemző inkubációs periódus: 4-6 (-7) nap
• Minél inkább elterjed a vírus a népesség körében, az utazási anamnézis annál inkább háttérbe kerül.
Tünetek
• Láz: a tanulmányok szerint a betegek 43–96% -ánál.
De: eltérően definiált (az esetek egy részében > 37,3 ° C)
• Nincs láz = nem kizárási kritériuma a Covid19 fertőzésnek.
• GI tünetek: 10% -uknak van émelygése, hasmenése; többnyire a légzőszervi tünetek megjelenése előtt.
• Tünetmentes hypoxia: néha, de inkább az idős embereknél.
• Státusz unspecifikus, 2% -nak van pharyngitise vagy megnagyobbodott mandulái.
• Aritmiák: az intenzív osztályos átvétel 12% -a történik szívritmuszavarok miatt.
• Myocarditis: 7% hal meg fulmináns myocarditis miatt => hozzájárul a halálesetek körülbelül 1/3-hoz
Clerkin, K., Fried, J Raikhelkar, J., Sayer, G., Griffin, J., Masoumi, A., Jain, S., Burkhoff, D., Kumaraiah, D., Rabbani, L., Schwartz, A., Uriel, N (2020). 2019. évi Coronavírus-betegség (COVID19) és a szív- és érrendszeri betegségek keringése https://dx.doi.org/10.1161/CIRCULATIONAHA.120.046941
Tünetek – 50 000 eset metaanalízise (Sun és mtsai.)
• 89% láz
• 72% köhögés
• 42% mialgia
• 18,1% súlyos lefolyás
• 14,8% ARDS
• 96,6% abnormális CT (nem ismert, hogy hány beteg CT képe alapján)
• Ritka: hasmenés, hemoptysis, fejfájás, torokfájás, sokk
Sun, P., Qie, S., Liu, Z., Ren, J., Li, K., Xi, J. (2020). Clinical characteristics of hospitalized patients with SARS-CoV-2 infection: A single arm meta-analysis Journal of Medical Virology https://dx.doi.org/10.1002/jmv.25735
Az intenzív osztályos betegek sajátosságai (5-ös fenotípus)
• A legtöbb beteg körülbelül 60-70 éves
• A leggyakoribb komorbiditás az ADIPOSITAS
• Férfiak> Nők
• Osztályos felvételkor P / F <100

Guan et al NEJM 2020 and Yang et al Lancet Resp. 2020
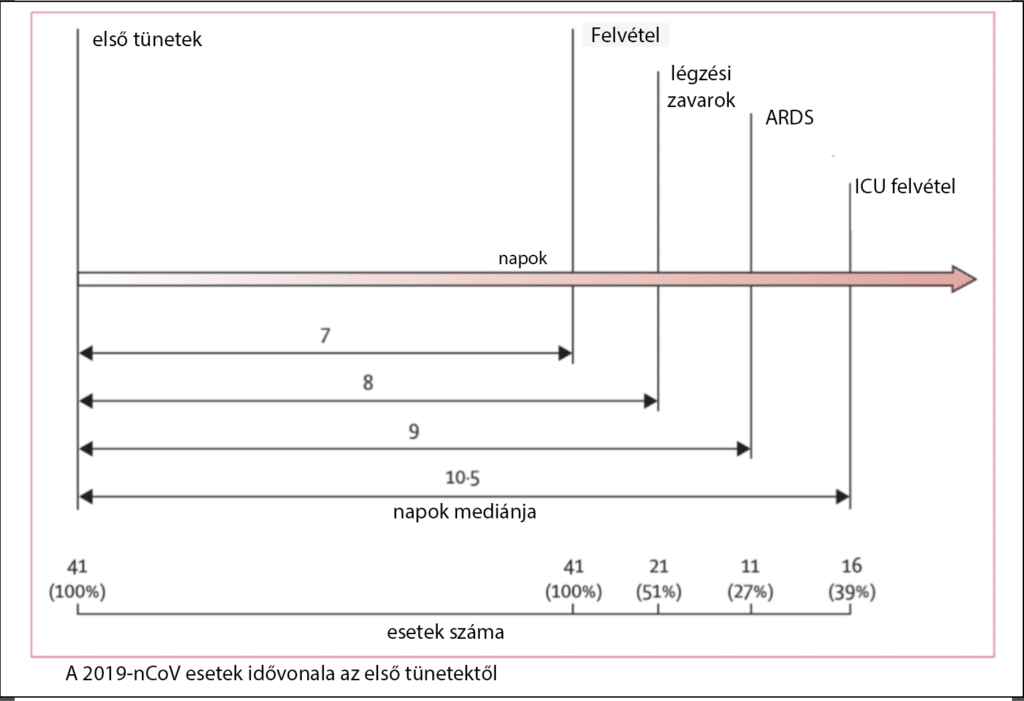
Betegség lefolyása
– Inkubációs idő kb. 4-6 nap (időtartam 2-7; maximum 14 – Carlos del Rio et al.)
A súlyos megbetegedés tipikus lefolyása:
– Nehézlégzés, kb. 6 nappal az expozíció után,
– Osztályos felvétel, kb. 8 nappal az expozíció után,
– Intenzív ellátás/intubálás, kb. 10 nappal az expozíció után (nagyon változó).
Víruskiválasztás
A fertőzés lefolyása során a vírus a légúti mintákból 1-2 nappal a tünetek fellépése előtt azonosítható, és középsúlyos esetekben 7-12 napig, súlyos esetekben két hétig kimutatható.
A virális RNS székletből a vírus bekerülésének 5. napjától, mérsékelt esetekben 4-5 hétig kimutatható. A vírus a vérből, szérumból, nyálból és vizeletből is kimutatható. Felnőtt betegek székletéből a fertőzés után több, mint egy hónapot meghaladó ideig, gyerekeknél az orrgarat-leoltást követően akár 37 napig terjedő vírus-RNS kibocsátásról is beszámoltak. Figyelembe kell venni, hogy a virális RNS kibocsátás nem közvetlenül azonos a fertőzőképességgel.
- Woelfel R, Corman VM, Guggemos W, Seilmaier M, Zange S, Mueller MA, et al. Clinical presentation and virological assessment of hospitalized cases of coronavirus disease 2019 in a travel-associated transmission cluster. medRxiv. 2020:2020.03.05.20030502.
- Young BE, Ong SWX, Kalimuddin S, Low JG, Tan SY, Loh J, et al. Epidemiologic Features and Clinical Course of Patients Infected With SARS-CoV-2 in Singapore. JAMA. 2020.
- Chang L, Yan Y, Wang L. Coronavirus Disease 2019: Coronaviruses and Blood Safety. Transfusion Medicine Reviews. 2020 2020/02/21/.
- Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. The Lancet. 2020 2020/02/15/;395(10223):497-506.
- To KK-W, Tsang OT-Y, Yip CC-Y, Chan K-H, Wu T-C, Chan JM-C, et al. Consistent Detection of 2019 Novel Coronavirus in Saliva. Clinical Infectious Diseases. 2020.
- Peng L, Liu J, Xu W, Luo Q, Deng K, Lin B, et al. 2019 Novel Coronavirus can be detected in urine, blood, anal swabs and oropharyngeal swabs samples. medRxiv. 2020:2020.02.21.20026179.
- Fei Zhou* TY, Ronghui Du*, Guohui Fan*, Ying Liu*, Zhibo Liu*, Jie Xiang*, Yeming Wang, Bin Song, Xiaoying Gu, Lulu Guan, Yuan Wei, Hui Li, Xudong Wu, Jiuyang Xu, Shengjin Tu, Yi Zhang, Hua Chen, Bin Cao,. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. The Lancet. 2020 March 9, 2020.
- Cai J, Xu J, Lin D, Yang z, Xu L, Qu Z, et al. A Case Series of children with 2019 novel coronavirus infection: clinical and epidemiological features. Clinical Infectious Diseases. 2020.
Diagnosztikai eljárások és diagnosztikai útmutatások
Torokleoltás
– Ha a betegnek már van pozitív tesztje, nem történik diagnosztika, amíg intubálva van.
– Bizonytalan vagy negatív első lelet után újabb diagnosztika kell „Mini-BAL”-on keresztül – intubált betegeknél zárt szívórendszeren keresztül kinyert minta, amelyet újból be kell küldeni.
– Újabb kenetet csak extubálás után kell venni.
A szett használata:
A mellékelt vattapálcával vett kenetet áztassa ki a csőben található oldatba, majd a vattapálcát az előírás szerint semmisítse meg. A vattapálcát semmi esetre se hagyja a csőben, mivel ha sokáig marad az oldatban, az oldat nyálkássá válik, ami akadályozza a PCR tesztet.

1. Az első vattapálcával vegyen kenetet a toroknyálkahártyáról, a csőbe mártva keverje szét a szállítóközegben, majd kihúzás előtt a cső belső falához nyomva préselje ki.
2. Ezt követően a második vattapálcát először az egyik, majd a másik orrnyílásba a lehető legmélyebbre (az orr-garatüregbe) nyúlva csavaró mozdulattal vegyen orrváladék-kenetet a nyálkahártyáról, ugyanabban a szállítóközegben keverje szét, és kihúzás előtt a cső belső falához nyomva préselje ki.
3. Semmisítse meg utána a vattapálcikát.
A Bécsi AKH útmutatója.
Laborelváltozások
– Limfopénia kb. 80%
– Leukopénia kb. 30%
– PCT normál (magasabb érték − felülfertőzés?)
– CRP emelkedés (ha egyértelműen magas, rosszabb prognózisra lehet számítani)**
– Trombocitopénia kb. 40%
– LDH-érték növekedés kb. 40%
– D-Dimer érték növekedés kb. 40%
– GPT növekedés
– Növekvő LDH (>400) => súlyosabb lefolyás
– 70%-nál nagyon alacsony az eosinophil granulocita a felvételi laboron => eos. gran. növekedése => javulási marker? (Liu et al.)
– Nem-specifikus Troponin T növekedés (myocarditis? CMP?)
– A COVID19 betegek között magasabb a szívérrendszeri betegség prevalenciája és a betegek több mint 7%-a (a kritikus betegek 22%-a) szenved miocardiális károsodást a fertőzés miatt.
– Clerkin, K., Fried, J., Raikhelkar, J., Sayer, G., Griffin, J., Masoumi, A., Jain, S., Burkhoff, D., Kumaraiah, D., Rabbani, L., Schwartz, A., Uriel, N. (2020). Coronavirus Disease 2019 (COVID-19) and Cardiovascular Disease Circulation
** CRP
Young et al.:
– Alacsony CRP = gyakrabban marad alacsony oxigént nem igénylő betegnél (O2-t nem igénylő beteg: CRP átl. 11mg/dl, hypoxiás beteg: átl. 66 mg/dl).
Ruan et al.:
– Az életben maradt betegek átlag CRP-je 40 mg/dl volt – Az elhunyt betegeké 125 mg/dl.
Labor rizikófaktorok
– Limphopéniás trend (elhúzódó/romló = rossz)
– Neutrofil/Limfocita-arány (NLR) nyilvánvalóan jobb, mint külön a limfocita egyedül vagy CRP; NLR >3 = rossz
– D-Dimer (medián érték: túlélő: 0,6 mg/dl; nem-túlélő: 5,2 mg/dl)
– LDH (túlélő: 253 U/I; nem-túlélő: 521 U/I)
– Limphociták (1100 vs 600)
– Ferritin (503 vs 1435)
– Troponin (a labortesztek eltérései miatt nehéz viszonyítási értéket meghatározni)
Mikrobiológia
– 3 pár vérkultúra
– Mycoplazma PCR köpetből
– Legionella– és Pneumococcus antigén a vizeletben
– Tracheobronchiális váladék tenyésztése
– Tracheobronchiális váladék PCR teszt (szűrés légzőszervi kórokozókra)
– ESBL és MRSA kenet
Bronchoszkópia
A diagnosztikus bronchoszkópia nem ajánlott. A vírus kimutatásához nem szükséges bronchoszkópiát végezni, az aeroszolképződés magas kockázata miatt pedig abszolút kerülendő.
Radiológia
– Minden osztályra felvett fekvőbetegnél mellkas CT-t kell készíteni.
– A tipikus elváltozások a 6-11 nap között láthatóak.
Wang, Y., Dong, C., Hu, Y., Li, C., Ren, Q., Zhang, X., Shi, H., Zhou, M. (2020).
Temporal Changes of CT Findings in 90 Patients with COVID-19 Pneumonia: A Longitudinal Study Radiology https://dx.doi.org/10.1148/radiol.2020200843
– A mellkas CT-n kétoldali, subpleurálisan imponálódó tejüveghomályok és konszolidáció a tüdőben már a betegség igen korai szakaszában.
=> Shi et al.: a fertőzésnek kitett még egészséges kórházi dolgozók CT szűrése → 15 későbbi betegből 14-nél már a tünetek kezdete előtt voltak tejüveghomályok.
Gyógyszeres terápia
A COVID19-nek nincsen bizonyítottan hatásos, kutatásokkal ellenőrzött terápiája. Minden kísérleti jelleggel végzett terápiás próbálkozást csak tanulmány keretében szabad végezni! Az alábbi lista csak egy rövid kivonat.
Részletes információkat lásd: https://www.ahfscdi.com/
login a következő 60 napban: Username „ahfs@ashp.org”; jelszó „covid- 19.”
Szteroidok
A kortikoszteroidok nem ajánlottak a COVID19-re (kivéve szeptikus sokk esetén 200 mg/d Hydrocortison). Cave: a kortizon hosszabb víruskiürülést okoz!
– Effects of early corticosteroid treatment on plasma SARS-associated Coronavirus RNA concentrations in adult patients N Lee, KC Allen Chan, DS Hui, EK Ng, A Wu, RW Chiu, VW Wong, PK Chan, KT Wong, E Wong J Clin Virol, 2004
– Corticosteroid therapy for critically ill patients with middle east respiratory syndrome YM Arabi, Y Mandourah, F Al-Hameed, AA Sindi, GA Almekhlafi, MA Hussein, J Jose, R Pinto, A Al-Omari, A Kharaba Am J Respir Crit Care Med, 2018
| Kortikoszteroidok (ált.) |
| 68:04 Mellék-vese |
| Potens gyulladásgátló és antifibrotikus tulajdonságok; kortikoszteroidok kis dózisban megakadályozhatják a hosszas citokin választ, tüdőgyulladásnál pedig gyorsíthatják a tüdő- és szisztémás gyulladás megszűnését3, 9 Javíthatják a szepszis (a COVID19 fertőzés lehetséges komplikációja) okozta dysregulált immunválaszt és növelhetik a vérnyomást, ha alacsony4, 11 |
| Megfigyeléses tanulmányok: az adatok arra utalnak, hogy SARS és MERS betegeknél a kortikoszteroidok nem javították a túlélést, ezzel szemben esetlegesen ártottak: (pl. vírus késleltetett kiürülése, avaskuláris necrosis, pszichózis, diabetes).1 A szisztémás kortikoszteroid terápiát (pl. dexamethason) vizsgálták az akut légúti distressz szindróma (ARDS) kezelése szempontjából.8, 9 A kortikoszteroidok (pl. hydrocortison) szepszisre adásával kapcsolatban ellentmondásos eredményekről számoltak be.4 |
| A WHO és a CDC azt ajánlja, hogy a kortikoszteroidokat rutinszerűen ne adjuk COVID19 betegeknek a virális tüdőgyulladás vagy ARDS kezelésére, hacsak más ok miatt nincs rá indikáció (pl. asztma vagy COPD fellángolása, szeptikus sokk). 1, 2, 3, 8, 9 A meglévő adatok a COVID-19 betegek kezelését illetően nem egyértelműek.3, 5, 7 Kis- mérsékelt dózisok megfontolt alkalmazása, rövid időtartamú kezelések ajánlottak.7, 8 A WHO és a Chinese Thoracic Society konszenzusos szakértői nyilatkozata: A kortikoszteroidok használata során betartandók az alapelvek: (1) kortikoszteroidok adása előtt gondosan mérlegelni kell a haszon-kockázat arányt; (2) a kortikoszteroidokat 2019-nCoV tüdőgyulladásban szenvedő, kritikus állapotú betegeknél megfontolt módon kell alkalmazni; (3) alapbetegség miatt hipoxémiás vagy krónikus betegségükre rendszeresen kortikoszteroidot használó betegeknél a kortikoszteroidok további használata során óvatosan kell eljárni; (4) a dózis legyen alacsony-mérsékelt (napi ≤0,5-1 mg/kg methylprednisolon vagy azzal egyenértékű), időtartama pedig rövid (≤7 nap). 1,7 A kínai egészségügyi hatóság nyilatkozata szerint a kortikoszteroidok progresszíven romló állapotú COVID19-es betegeknél rövid ideig (3-5 nap), valamint methylprednisolon vagy egyenértékű szerből napi 1-2 mg/kg-ot meg nem haladó mértékben használhatók.10 A nemzetközi klinikai gyakorlat irányelvei gyenge ajánlást adnak szepszises betegeknél a kortikoszteroidok használatára.4 Az ajánlás minden szepszises betegre vonatkozik, anélkül, hogy a kortikoszteroidoknak eltérő hatása lenne különböző betegpopulációkban, beleértve a szepszises, tüdőgyulladásos vagy ARDS-es betegeket.4 Szepszises COVID19 beteg kezelésénél az orvosnak a kortikoszteroidok adását meg kell fontolnia, a mortalitás kis mértékű potenciális csökkentését kell mérlegelnie a hosszabb vírus elimináció potenciális hatásaival szemben.1 Kortikoszteroidok felírásakor monitorozni és kezelni kell a nem kívánatos hatásokat, ide értve a hiperglikémiát, a hipernátrémiát és a hipokalémiát.1,4 |
| Methylprednisolon (DEPO-Medrol®, SOLU-Medrol®) |
| 68:04 Mellékvese |
| Potens gyulladásgátló és antifibrotikus tulajdonságok; a kortikoszteroidok kis dózisban megakadályozhatják a hosszas citokin választ, tüdőgyulladásnál pedig gyorsíthatják a tüdő- és a szisztémás gyulladás megszűnését.3, 9 Javíthatják a szepszis (a COVID19 fertőzés lehetséges komplikációja) okozta dysregulált immunválaszt és növelhetik a vérnyomást, ha alacsony4, 11 |
| Retrospektív, megfigyeléseken alapuló, egy centrumos tanulmány 201 igazolt COVID19-es tüdőgyulladásos betegnél, akinél ARDS fejlődött ki, úgy tűnt, hogy a methylprednisolon csökkentette a halálozás kockázatát.6 Az ARDS betegek közt, akik kaptak methylprednisolont, 50 betegből 23 (46%) hunyt el, míg a methylprednisolon-t nem kapó csoportban 34-ből 21 (61,8%).6 |
| Az említett retrospektív tanulmányban alkalmazott dozírozás nem áll rendelkezésre.6 A Chinese Thoracic Society konszenzusos szakértői nyilatkozata szerint a methylprednisolon adagolása legyen alacsony-mérsékelt (≤0,5-1 mg/kg vagy egyenértékű naponta).7 A Kínában alkalmazott protokollok tipikusan: 40-80 mg IV methylprednisolon/ nap 3-6 napon keresztül. |
| Az eredmények azt sugallják, hogy a Covid19 tüdőgyulladásos betegeknél, akiknél ARDS fejlődött ki, a methylprednisolon kezelés hatékony lehet. Az eredményeket óvatosan kell értelmezni a potenciális elfogultság miatt (a gyógyszer a legrosszabb állapotú betegeknél volt alkalmazva) és kis méretű minta áll rendelkezésre. Randomizált kontrollált tanulmányok szükségesek. |
NSAID
Az EMEA legfrissebb adatai cáfolják azt a beszámolót, hogy a nem-szteroid gyógyszerek az ACE2 receptorok nagyobb expressziója miatt rontják a COVID19 lefolyását. A SARS-CoV-2 az ACE2 receptoron keresztül lép be a célsejtbe, az összefüggés azonban nem bizonyított.
European Medicines Agency (EMA). EMA gives advice on the use of nonsteroidal anti-inflammatories for COVID-19 2020 [cited 2020 23 March].
Forrás:https://www.ema.europa.eu/en/news/ema-gives- advice-usenon-steroidal-anti-inflammatories-covid-19.
| Ibuprofen |
| 28:08.04 Nem-szteroid gyulladásgátló szer (NSAID) |
| Spekulatív összefüggés van az ibuprofen és a nagyobb ACE2 expresszió között, mely szerint rosszabb kimenetelt eredményez a COVID19 betegeknél, és NEM kellene alkalmazni a COVID19-es betegeknél |
| Nincs; anekdoktikus1 |
| A Lancet Respir Med-ben [1] publikált cikk szerint az ACE2 nagyobb expressziója megkönnyítheti a COVID19-cel való megfertőződést. A cikk szerint a thiazolidinedionok és az ibuprofen növelheti az ACE2-t. Az állítás alátámasztására semmilyen forrást nem idéztek. A médiában széles körben elterjedt a WHO szóvivőjének, Christian Lindmeiernek tulajdonított állítás, aki gyógyszeres kezelésként a paracetamol adását és az ibuprofen kerülését javasolta, habár ilyen állásfoglalást nem lehetett találni a WHO oldalán, sem egyéb hivatalos forrásokban. A WHO nyilatkozata szerint „a szakirodalom gyors áttekintése során nem jutott tudomásukra publikált klinikai vagy populáció-alapú adat ebben a témában”. Mint ahogy 2020/18/3-ától (Twitteren) „a WHO nem tanácsolja az ibuprofen kerülését” https://twitter.com/WHO/status/1240409217997189128 Ezen túlmenően elhangzottak meg nem alapozott beszámolók fiatalabb, egészséges betegekről, akik ibuprofent vettek be, és a COVID19 súlyos kimenetelű volt az esetükben. Hivatalos esetjelentések nincsenek. 2020. március 19-én az FDA nyilatkozatot adott ki, mely szerint nincs tudomása olyan tudományos evidenciáról, amely összefüggést állítana fel NSAID szerek, mint az ibuprofen, és a COVID19 tünetek romlása között. Az FDA bejelentette, hogy tovább vizsgálja a kérdést, és ha további adat áll rendelkezésre, akkor azt nyilvánosságra fogja hozni. Az FDA arra is felhívta a figyelmet, hogy minden vényköteles NSAID szer betegtájékoztatóján figyelmeztetnek, hogy ezek a szerek a gyulladás, és esetleg a láz csökkentésével lehet, hogy csökkenthetik a diagnosztikai jelek hasznosságát a fertőzések detektálásában. https://www.fda.gov/drugs/drug-safety-and-availability/fda-advises-patients-use-non-steroidal-anti-inflammatory-drugs-nsaids-covid-19 Jelenleg tehát nincs egyértelmű bizonyíték az ibuprofen és a COVID19-ben szenvedő betegek negatív kimenetele közötti összefüggés alátámasztására. |
Antibiotikum terápia
- Amoxicillin/Klavulánsav 1 g IV 3x /nap vagy Levofloxacin 500 mg IV 2x / nap
CSAK AKKOR, HA felvételkor PCT > 1,0 ng/ml vagy növekvő trend esetén (Ruan et al.: a Covidhalálesetek 16%-nak volt bakteriális felülfertőzése), illetve Antibiogramm szerint - Azithromycin (Zithromax) Jelenleg folyamatban van egy tanulmány influenzás tüdőgyulladásra https://clinicaltrials.gov/ct2/show/NCT03238612
- Makrolide – nem konzisztens eredmények virális hatásoknál
– Macrolides in critically ill patients with Middle East Respiratory Syndrome YM Arabi, AM Deeb, F Al-Hameed, Y Mandourah, GA Almekhlafi, AA Sindi, A Al-Omari, S Shalhoub, A Mady, B Alraddadi Int J Infect Dis, 2019
– Macrolide-based regimens in absence of bacterial co-infection in critically ill H1N1 patients with primary viral pneumonia I Martin-Loeches, JF Bermejo-Martin, J Valles, R Granada, L Vidaur, JC Vergara-Serrano, M Martin, JC Figueira, JM Sirvent, J Blanquer Intensive Care Med, 2013
Antivirális terápia
Favipiravir (Avigan)
Dozírozás: 1. nap 1600 mg 2x/nap; azt követően 2-14 napig 600 mg 2x/nap (az ÖGARI ajánlása szerint a terápia időtartama 5-22 nap).
A szer guanin-analóg és a különböző vírusok virális RNS-függő RNS-polimerázának inhibitora.
– Cai, Q., Yang, M., Liu, D. et al. (2020). Experimental Treatment with Favipiravir for COVID-19: An Open-Label Control Study Engineering https://dx.doi.org/10.1016/j.eng.2020.03.007
– Wang M, Cao R, Zhang L, Yang X, Liu J, Xu M, et al. Remdesivir and chloroquine effectively inhibit the recently emerged novel coronavirus (2019-nCoV) in vitro. Cell Res 2020;30:269–71.
Lopinavir/Ritonavir (Kaletra)
Dozírozás: 400/100 mg 1-0-1 (IT, nem engedélyezett, nincsenek adatok).
Proteáz inhibitor (HIV) – > Semmilyen hatása nem volt 199 randomizált betegnél Bin Cao et al.-nál.
| Lopinavir és Ritonavir (LPV/RTV; Kaletra®) |
| 8:18.08.08 HIV proteáz inhibitor |
| Antiretrovirális in vitro aktivitással a SARS-CoV és a MERS-CoV ellen1,2,9,11; némi evidencia a hatásosságára állatokon végzett tanulmányok szerint a MERS-CoV kezelésében.2,7,9,11 Jelenleg nincs publikált adat a SARS-CoV-2 elleni in vitro aktivitásra.9 |
| COVID19 randomizált, nyílt vizsgálat hospitalizált, súlyos COVID19-es felnőtteknél a LPV/RTV-t standard ellátással kiegészítve (99 beteg) hasonlították össze a kizárólagos standard ellátással (100 beteg). Primer kimeneti pont: eltelt idő a klinikai javulásig (eltelt idő a randomizálástól a klinikai javulásig a hét pontos skálán elért két pontos javulásig vagy a kórházból való elbocsátásig, amelyik előbb bekövetkezik). Az ITT populációban a klinikai javulásig eltelt idő nem volt rövidebb az LPV/RPV alkalmazásakor a standard ellátáshoz képest (a medián idő a klinikai javulásig mindkét csoportban 16 nap); a módosított ITT populációban a medián idő a klinikai javulásig az LPV/RPV csoportban 15 nap, míg a kizárólagosan standard ellátást kapó csoportban 16 nap volt. A 28 napos mortalitási arány numerikusan alacsonyabb volt az LPV/RPV csoportban (19,2% vs 25% az ITT populációban; 16,7% vs 25% a módosított ITT populációban.) Valamennyire alátámasztható, hogy az LPV/RTV tünetek megjelenésétől számított 12 napon belüli adása összefügg a rövidebb klinikai javulási idővel. Nincs szignifikáns különbség a virális RNS-terhelés csökkenésében, a virális RNS detektálhatóságának időtartama, az oxigénterápia időtartama, a kórházi kezelés időtartama, vagy a randomizálástól a halálig eltelt időtartam tekintetében. 13 betegnél a LPV/RTV-t mellékhatások miatt idő előtt leállították.3 COVID19 retrospektív kohort tanulmány az LPV/RSD Arbidollal (az USA-ban nem engedélyezett antivirális influenza szer) vagy Arbidol nélküli adását értékelte felnőtteknél. A primér kimeneti pont volt a negatív konverziós aránya a koronavírusnak és a progressziónak vagy a tüdőgyulladás javulásának. A SRAS-CoV-2 a 7. napon a kizárólag LPV/RTV-vel kezelt 17 betegből 6-nál nem volt kimutatható orrgarat mintákban vs a mindkét szerrel kezelt 16 betegből 12-nél; a 14. napon 17-ből 9-nél (53%) vs 16-ból 15-nél (94%).6 COVID19 klinikai tapasztalat COVID19-es betegeknél klinikai vizsgálatokon kívül interferonnal együtt vagy nélküle adott LPV/RTV használatával kapcsolatos tapasztalat.5, 12, 14 SARS és MERS klinikai tapasztalat A tapasztalatok szerint bizonyos klinikai hasznot jelent, ha ribavirinnel és/vagy interferonnal együtt adják.1, 8, 9, 10, 11 |
| COVID19 LPV 400 mg/RTV 100 mg orálisan 2x naponta 14 napig.3 COVID19 LPV 400 mg/RTV 100 mg orálisan 2x naponta Arbidollal vagy nélküle (200 mg 8 óránként) 21 napig.6 COVID19 LPV 400 mg/RTV 100 mg orálisan 2x naponta interferonnal vagy nélküle (5 millió egység interferon-α vagy azzal egyenértékű szer 2x naponta 2 mL steril vízben porlasztással) és ribavirinnel vagy nélküle 10 napig.5, 13 SARS LPV 400 mg/RTV 100 mg orálisan 2x naponta 14 napig ribavirinnel (4 g orális feltöltő dózis, majd 1,2 g orálisan 8 óránként vagy 8 mg/kg IV 8 óránként).1 MERS LPV 400 mg/RTV 100 mg orálisan 2x naponta ribavirinnel (különböző protokollok) és/vagy interferon-α-val; LPV: LPV 400 mg/RTV 100 mg orálisan 2x naponta interferon β1b-vel (0,25 mg/mL szubkután váltakozó napokon) 14 napig.1, 4, 8 |
| Nincs határozott bizonyíték COVID19 kezelésében való hatásosságra. További tanulmányra van szükség a LPV/RPV korai adásának esetleges klinikai hasznosságára a COVID19-nél. További tanulmányra van szükség az LPV/RTV más antivirális szerekkel együttes adásának értékelésére a COVID19-nél; SARS és MERS esetén többnyire más antivirális szerekkel (pl.Ribavirin valamilyen interferonnal vagy interferon nélkül) együtt adják. |
Hidroxikloroquin (Quensyl®)
Dozírozás:
1. nap 400 mg 1-0-1
2-6. nap 200 mg 1-0-0
Dozírozás az ÖGARI ajánlása.
Nincsenek adatok!!! Tanulmány folyamatban Kínában.
Kloroquin (Resochin®)250 mg/tabletta
| Kloroquin foszfát Hidroxi-kloroquin |
| 8:30.08 malária ellenes szerek |
| In vitro aktivitás egyes vírusok, köztük a koronavírusok ellen.1-3 Kloroquin: in vitro aktivitásról számoltak be SARS-CoV-2 ellen megfertőzött Vero E6 sejteknél; valamennyire bizonyított, hogy blokkolja a SRAS-CoV-2-nek kitett Vero E6 sejtek infekcióját.1,4 Kloroquin: in vitro aktív a SARS-CoV és a MERS-CoV ellen.2,3,5,9 Hidroxikloroquin: beszámoltak a SARS-CoV-2 elleni in vitro aktivitásáról; további tanulmány szükséges, de lehet, hogy sokkal potensebb, mint a kloroquin in vitro.8 Mindkét szernek immunmoduláló aktivitása van, ami a virális fertőzésben szenvedő betegeknél elméletileg hozzájárulhat a gyulladásgátló hatáshoz.1-3 Ismert farmakokinetikai és toxicitási profil. |
| Ez idáig csak korlátozott klinikai adatok támasztják alá a kloroquin vagy a hidroxikloroquin alkalmazását a COVID19 kezelésében vagy megelőzésében. Több klinikai vizsgálatot indítottak Kínában és más országokban COVID19 betegeken különböző dózisokkal.3,4,10 Gyarapszik a COVID19-ben szenvedő betegekre vonatkozó klinikai tapasztalat; a virális terhelés és a betegség időtartama tekintetében vannak lehetséges klinikai előnyről szóló beszámolók; eddig csak korlátozott adat van a hatásosság alátámasztására és az esetleges biztonságossági aggályok megállapítására a COVID19-ben szenvedő betegeknél.4-7 |
| Eltérő dózisokat ajánlanak vagy még vizsgálnak. Orális kloroquin foszfát 500 mg 2x/nap 10 napig.4 Orális kloroquin foszfát 500 mg 2x/nap 7 napig (18-65 éves, >50 kg súlyú felnőttek); 500 mg 2x/nap az 1. és a 2. napon, majd 500 mg 1x/nap a 3-7. napon (18-65 éves, <50 kg súlyú felnőttek).11 Orális kloroquin foszfát Betöltő dózis 600 mg (kloroquin), majd 300 mg (kloroquin) 12 óra elteltével az 1. napon, majd 300 mg (kloroquin) naponta 2x a 2-5. napon.4 Mérlegelni 500 mg kloroquin foszfát ekvivalens 300 mg kloroquin bázissal. Orális hidroxikloroquin 400 mg 2x/nap az 1. nap, majd 200 mg 2x/nap a 2-5. napon.8 Orális hidroxikloroquin 400 mg naponta 5 napig..4, 10 Orális hidroxikloroquin 100-200 mg 2x/nap 5-14 napig.4 Orális hidroxikloroquin 200 mg 3x/nap 10 napig. |
| A kloroquin vagy hidroxikloroquin hatásossága nincs kimutatva a COVID19 kezelésében vagy megelőzésében. További adatokra van szükség annak megállapításához, hogy a SARS-CoV-2 elleni in vitro aktivitás a COVID19 klinikailag hatékony kezelését vagy megelőzését is jelenti. További adatokra van szükség a kezdeti, hatásosságra utaló beszámolók alátámasztásához, valamint az optimális adag és időtartam meghatározásához. A kloroquin és a hidroxikloroquin lehetséges opcióként javasolt, és néhány COVID19 kezelési iránymutatásban szerepelnek. |
Remdesivir
– Nukleozidanalóg, a virális RNS-polimerázt gátolja.
– A MERS, az Ebola és a Marburg-láz ellen fejlesztették ki.
– Több tanulmány van folyamatban (Ausztriában egy sem).
– Engedélyezés előtti kivételesen indokolt használata lehetséges. Megrendelés a gyártó cég linkjén (https://rdvcu.gilead.com). Vegye figyelembe a használati és kizárási kritériumokat!
| Remdesivir |
| 8:18.92 Anti-virális szerek, egyebek |
| Széles spektrumú antivirális szer a koronavírusok elleni aktivitással. Korábban tesztelték SARS-ra, MERS-re és Ebolára. In vitro bizonyíték a SARS-CoV-2 elleni aktivitásra.1 In vitro aktivitás a SARS-CoV és a MERS-CoV ellen; aktív a SARS és a MERS állatmodelljeiben; rézuszmakákókban megakadályozta a MERS-et, amikor fertőzés előtt adták, és akkor is volt haszna, amikor már fertőzött állatnak adták.1-8 Farmakokinetikus adatok rendelkezésre állnak az Ebolával végzett értékelésből. |
| 3. fázisú, randomizált, nyílt vizsgálatot (NCT04292899) indított a gyártó (Gilead) súlyos COVID19-ben szenvedő betegeken a Remdesivir 5- és 10 napos adagolási rendje biztonságának és antivirális aktivitásának standard ellátás melletti értékelésére.10 3. fázisú, randomizált, nyílt vizsgálatot (NCT04292730) indított a gyártó (Gilead) közepesen súlyos COVID19-ben szenvedő betegeken a Remdesivir 5- és 10 napos adagolási rendje biztonságának és antivirális aktivitásának standard ellátás melletti értékelésére, összehasonlítva csak standard ellátást kapó betegekkel.11 2. fázisú, randomizált, placebóval kontrollált, a NIAID által szponzorált vizsgálat indult a remdevisir biztonságosságának és hatásosságának az értékelésére laboratórium által igazolt, hospitalizált COVID19-es betegeken Különböző klinikai vizsgálatok indultak Kínában és más országokban. Engedélyezés előtti használat: igazolt COVID19 betegek számára beszerezhető a gyártótól (Gilead). https://rdvcu.gilead.com Engedélyezés előtti kivételesen indokolt esetben történő használat (NCT04302766): A Védelmi Minisztérium alkalmazottai számára adható az IND protokoll keretében az USA Hadászati Orvosi Kutatási és Fejlesztési Parancsnoksága szponzorálásával.12 |
| 3. fázisú vizsgálati protokoll (súlyos COVID19-nél): 200 mg IV az 1. napon, majd naponta 100 mg IV a 2-5. napon (1. ág) vagy 200 mg IV az 1. napon, majd naponta 100 mg IV a 2-10. napon (2. ág).10 3. fázisú vizsgálati protokoll (mérsékelt COVID19-nél): 200 mg IV az 1. napon, majd naponta 100 mg IV a 2-5 napon (1. ág) vagy 200 mg IV az 1. napon, majd naponta 100 mg IV a 2-10. napon (2. ág).11 NIAID tanulmány protokollja: 200 mg IV az 1. napon, majd 100 mg IV a hospitalizáció végéig, legfeljebb összesen 10 napig.13 |
| Kereskedelemben nem kapható; a jelenleg vizsgált legígéretesebb antivirális szer a COVID19 ellen. Biztonságossága és hatásossága nincs kimutatva; további adatokra van szükség. |
Immunmoduláló kezelés
Tocilizumab (RoActemra)
IL-6 AK 400 mg egyszeri adása, tartós láznál 12 óra elteltével megismételni; Kínában adása Covid esetén engedélyezett 14 súlyos lefolyású beteg adatai alapján (188 beteget vizsgáló tanulmányból vett minta).
| Tocilizumab (Actemra®) |
| 92:36 Betegségmódosító reumaellenes szer |
| Rekombináns, humanizált monoklonális antitest, specifikusan az interleukin-6 (IL-6) receptorra; a súlyos állapotú betegeknél potenciálisan hatásos lehet a citokin felszabadulási szindróma (CRS) tünetei (pl. láz, szervleállás, halál) ellen. 1,2,3 |
| Esettanulmány/sorozatok számolnak be a világ különböző térségeiből a tocilizumab COVID19-ben szenvedő betegeknél való alkalmazásáról.1,3, 21 súlyos vagy kritikus COVID19 fertőzésben szenvedő betegen végzett egykarú kínai vizsgálat előzetes adatai szerint, nem szakértői vélemény alapján a betegeknél gyorsan csökkent a láz és a tocilizumab adása utáni néhány napon belül csökkent az oxigénpótlás igénye (eredetileg egyszeri 400 mg-os dózisban adták IV infúzióban; ezt a dózist 3 betegnél a tartós láz miatt 12 órán belül megismételték).3 Jelenleg nincs másik ismert klinikai vizsgálati adat, amely a tocilizumab koronavírus elleni hatásosságát és biztonságosságát alátámasztaná.1 Kína: nem randomizált klinikai vizsgálat van folyamatban, amely 188 koronavírusos betegnél értékeli a hatásosságot és biztonságosságot 20/10/5-ig. Eredmények még nem állnak rendelkezésre. Kínai klinikai vizsgálat regiszter linkje: http://www.chictr.org.cn/showproj.aspx? |
| IV infúzió: Kína ajánlása 4-8 mg/kg kezdeti dózis infúzióban adása, több mint 60 percen keresztül lefolyatva. Ha a kezdeti dózis nem hatásos, akkor 12 óra elteltével második adag adható (az első dózissal megegyező adagolásban). 2 adagnál nem szabad többet adni; egy dózis max. 800 mg lehet.2 |
| Kínában a tocilizumab adható súlyos tüdőkárosodásban szenvedő és magas IL-6 szintű koronavírusos betegek kezelésére.2 Az alkalmazást alátámasztó publikált adatok jelenleg korlátozottak.1 |
Egyéb terápiák
C-vitamin
Dozírozás: 1 g C-vitamin 1x/nap szájon át(Dozírozás az ÖGARI ajánlása szerint).
A CITRIS-ALI tanulmány nemrégiben mutatta be 167 szepszissel és ARDS-sel küzdő betegnél, hogy 96h C-vitamin infúzió placebóval összehasonlítva semmilyen hatással nem volt az elsődleges kimenetelre (szervi diszfunkció, különböző pontértékek és érpatológiák). A mortalitásban mégis megfigyelhető különbség, ami a 46 meghatározott másodlagos végpont egyike.
– Effect of vitamin c infusion on organ failure and biomarkers of inflammation and vascular injury in patients with sepsis and severe acute respiratory failure: the CITRIS-ALI Randomized clinical trial AA Fowler, JD Truwit, RD Hite, PE Morris, C DeWilde, A Priday, B Fisher, LR Thacker, R Natarajan, DF Brophy JAMA, 2019
A C vitamin vízben oldódó vitamin, legismertebb a szerepe a kötőszövetek kollagénszintézisében, valamint antioxidáns hatású. A C vitamin az immunfunkciókat is támogatja, és a koronavírus járvány során véd a fertőzéstől. Például Atheron et al. arról számoltak be, hogy a C-vitamin növeli a csirkeembriók tracheális szervkultúráinak ellenállását a madár-koronavírus fertőzéssel szemben. A C-vitamin képes gyenge antihisztaminként is hatni, és gátolni az influenzaszerű tüneteket, mint a tüsszögést, orrfolyást vagy orrdugulást, a melléküregek duzzanatát. Három ellenőrzött humán tanulmányban arról számolnak be, hogy a C-vitaminnal kezelt csoportokban szignifikánsan ritkábban lépett fel tüdőgyulladás, ami arra utal, hogy bizonyos körülmények között a C-vitamin képes gátolni az alsó légutak fertőzésérzékenységét. Beszámolók szerint a COVID19 fertőzést okoz az alsó légutakban, amiből az következik, hogy a C-vitamin a hatásos kezelési opciók egyike lehet a COVID19 fertőzésben.
– Kyme P, Thoennissen NH, Tseng CW, et al. C/EBPepsilon mediates nicotinamide-enhanced clearance of Staphylococcus aureus in mice. J Clin Invest. 2012; 122: 3316- 3329. https://doi.org/10.1172/JCI62070
– Hemila H. Vitamin C and SARS coronavirus. J Antimicrob Chemother. 2003; 52: 1049- 1050. https://doi.org/10.1093/jac/dkh002
– Atherton JG, Kratzing CC, Fisher A. The effect of ascorbic acid on infection chick-embryo ciliated tracheal organ cultures by coronavirus. Arch Virol. 1978; 56: 195- 199. https://doi.org/10.1007/bf01317848
– Field CJ, Johnson IR, Schley PD. Nutrients and their role in host resistance to infection. J Leukoc Biol. 2002; 71: 16- 32.
Cink
Dozírozás: 30 mg cink 1-1-1 naponta szájon át(Dozírozás az ÖGARI ajánlása szerint).
A cink a táplálékban található nyomelem, mind a vele született, mind pedig az adaptív immunrendszer esetében fontos az immunsejtek fennmaradásához és kifejlődéséhez. A cinkhiány a humorális és a sejtek által közvetített immunitás esetében egyaránt funkciózavarhoz vezet, valamint növeli a fertőzéses betegségek iránti érzékenységet. Cinkhiányos gyerekeknél cinkpótlással csökkenthető a kanyaró okozta, alsó légúti fertőzések miatti morbiditás és mortalitás. Az intercelluláris cink koncentrációjának növelése cink ionofórokkal, mint a Pyrithion-nal, hatásosan korlátozhatja RNS-vírusok tömegének a szaporodását. A cink és a Pyrithion kombinációja alacsony koncentrációban korlátozza a SARS-koronavírus (SARS-CoV) replikációját. A cinkpótlás ezért nem csak a COVID19-el összefüggő tünetekre, mint a hasmenésre és az alsó légutak fertőzésére lehet hatással, hanem magára a COVID19-re is.
– Maares M, Haase H. Zinc and immunity: an essential interrelation. Arch Biochem Biophys. 2016; 611: 58- 65. https://doi.org/10.1016/j.abb.2016.03.022
– Tuerk MJ, Fazel N. Zinc deficiency. Curr Opin Gastroenterol. 2009; 25: 136- 143. https://doi.org/10.1097/MOG.0b013e328321b395
– Awotiwon AA, Oduwole O, Sinha A, Okwundu CI. Zinc supplementation for the treatment of measles in children. Cochrane Database Syst Rev. 2017; 2017( 6):CD011177. https://doi.org/10.1002/14651858.CD011177.pub3
– te Velthuis AJW, van den Worm SHE, Sims AC, Baric RS, Snijder EJ, van Hemert MJ. Zn(2+) inhibits coronavirus and arterivirus RNA polymerase activity in vitro and zinc ionophores block the replication of these viruses in cell culture. PLOS Pathog. 2010; 6:e1001176.
Intenzív osztályos kezelésre vonatkozó MUW iránymutatás
Intenzív osztályos felvétel előtti eljárás
– FFP1/OP maszk a betegen, oxigén adása: a cél SpO292-96% (orrszonda, reservoir maszk, HFNC – flow csökkentése (aeroszol képződés).
– Intenzív/IMC felvételi kritériumok– szakvélemény az intenzív koordinátor által: Dyspnoe beszéd közben: a beteg nem képes egész mondatokban beszélni, tachipnoé, oxigén szükséglet >8-10 L/perc a SpO2>92% eléréséhez; releváns hipotónia, tudatzavar.
– Kapcsolatfelvétel az intenzíves koordinátorral(Tel.), adott esetben a Triage-al (ld. az ÖGARI ajánlását); szabad intenzív hely koordinálása.
Felvétel
– Csak ekkor kezdődik meg a felvétel, ha a a team védőöltözetbenkészen áll.
– A beteg FFP1/műtéti maszkot kap, vagy már intubálva van + HME/vírusszűrő.
– Oxigén adás: acél SpO292-96%(O2maszk +/-reservoir/orrszonda; fölötte FFP1/műtéti maszk a betegen).
– Szabványos monitorozás+ adott esetben kibővített haemodinamikai monitorozás.
– Vérgázmérés (laktát is).
Nem invazív lélegeztetés
– HFNO: sztenderd, lehetőség szerint csökkenteni az áramlást (aeroszolképződés), Cave: betegen FFP1/műtéti maszk.
– NIV: adott esetben rövid idejű próba (max. 1h), szokásos kontraindikációkra figyelni, egyértelmű javulás?
Ha non responder: korai intubálás.
Intubálás
– Lásd Légúti menedzsment COVID19 MedUniWien/Bécsi AKH ajánlás.
Lélegeztetés
– Protektív lélegeztetés: Vt 4-8 ml/KG, számított KG.
– Pplat≤ 30 cm H2O.
– Adott esetben permisszív hiperkapnia, EtCO2 monitorozása, pH ellenőrzése.
– PEEP egyénileg: Best PEEP Trial (Dp ésSpO2után) legalább 2x/nap repozicionálás után, adott esetben tájékozódás az ARDSNET táblázat szerint.
– Recruitment a relaxáció után, nincs „staircase Recruitment”
– PaO2/FiO2<150 értéktől
– mérlegelni a hason fektetést napi 12-16h-ban.
– Mérlegelni a relaxációt (+ hason fekvésnél és diszszinkróniánál a szedáltság megfelelő mélysége ellenére).
– NO: Terápiakísérlet max. 1h:PaO2/FiO2<100 értéktől márnincs ajánlás.
(SCC iránymutatás: „mérlegelje a végrehajtását, non response esetben leállni.)
– Spontán légzés / leszoktatás– erős respiratorikus működésre, és a beteg önmaga által okozott tüdősérülésre (P-SILI) figyelni!
– Leszoktatási protokoll alkalmazása.
– VV-ECMO: adott esetben mentő terápia: ne kezdjük túl korán, várjuk meg a PEEP-választ (terápiarezisztens kardiogén sokk − adott esetben VA ECMO).
Lélegeztetőgép felállítása
– Az inspirációs helyet aktívan fűteni kell, a porlasztókészülék folyamatosan működjön, kilégzésnél norma szerinti HME/vírusszűrő.
– Kizárólag zárt elszívórendszer.
– A lélegeztetőcső cseréje nem lehet rutinszerű.
– A tubust a lecsatlakoztatása előtt össze kell szorítani (kontrollált lélegeztetésnél). Cave: spriáltubus kerülendő.
– Folyamatos kaffnyomás mérés.
Higiénia
– Nem intubált betegeknél: FFP1/műtéti maszk (HFNO-nál is).
Egészségügyi szakdolgozók:
– Nem intubált betegeknél: FFP3/2, szakállháló, sapka, védőszemüveg, védőköpeny (adott esetben műanyag köténnyel), 2x kesztyű (aeroszolképző beavatkozásoknál: + arcpajzs).
– Intubált betegeknél: ágy melletti munka vagy aeroszolképződés veszélye (pl. bronchoszkópia, CPR, elforgatás hasonfekvésnél-hátonfekvésnél): ld. „nem intubált betegeknél”.
Egyéb munkavégzésnél: (pl. számítógép, bypass-csere stb.): legalább FFP1/műtéti maszk, szakállháló, sapka, köpeny
–Intubált betegek szállítása: ld. „nem intubált betegeknél”.
Diagnosztika
Felvételi labor, beleértve LDH, D-Dimer, PCT, IL-6, Troponin T, differenciál vérkép, Ferritin, sCD25, G6PD, IgG, IgM, IgA (adott esetben megismételni)
Leoltás
– Covid-PCR(orr-garat kenet, tracheális szekrétum, intubáláskor Mini-BAL; ismételt PCR 48 óránként míg 2x negatív; tipikus klinikai lefolyás, de negatív teszt esetén 24h után ismételt teszt.
– CAVE: rutinszerű bronchoszkópia nem ajánlott (aeroszol); treacheális szekrétum vagy Mini-BSL.
– Gyorsteszt orr/garat-leoltás, tracheális szekrétum/Mini-BAL: influenza, RSV.
– PCR légúti kórokozókra: Legionella, Mycoplazma, Clamydia Biofire széles spektrumú baktérium/gomba PCR-t végzése, adott esetben Pneumocystis J, parazitológia (rizikóprofil, főként ha COVID neg.)
– Vizelet antigén gyorsteszt: Legionellae, Pneumococcus.
– Vizelet Stix + vizeletleoltás.
– Hemokultúra 2 pár.
– Gomba biomarker: Candida/Aspergillus-Ag, β-D-Glukan 2x/hét.
– Virológia PCR: CMV, HSV, EBV, VZV 1x/hét.
– Adott esetben további diagnosztika (széles spektrumú PCR-ek, T2) infektológiával/mikrobiológiával való egyeztetés után.
Képalkotás
– Tüdő ultrahang, TTE rendszeresen.
– Mellkas röntgen.
– CT csak erős indikáció fennállásánál (FFP1/műtéti maszk ha a beteg extubált. COVID-CT (megadott helyen végezni, utakat szabadon hagyni).
Specifikus terápia
– Konzervatív folyadékmenedzsment, korai negatív folyadékmérleg stabilizálás után.
– Jelenleg nem létezik bizonyítottan hatásos specifikus terápia. Ellenőrizze a tanulmányokban való részvételt! Vegye fel a kapcsolatot a fertőző részleggel!
Additív virosztatika:
– Remdesivir: Engedélyezés előtti kivételesen indokolt használat (http://rdvcu.gilead.com).
– Favipiravir: (Avigan ©) 1. nap: 1600 mg 1-0-1; 2-14. nap: 600 mg 1-0-1
– Hidroxikloroquin:1. nap: 400 mg 1-0-1; 2. naptól: 400 mg 1-0-0 (Cave: G6PD szint) adott esetben + Azithromycinnel kombinálva (Cavekard. mellékhatások).
Additív immunmoduláló:
– Tocilizumab (RoActemra ©) hiperinflammáció után (többek között IL 6, ferritin, TG, sCD25, H-Score); 8 mg/kg IV legalább 1 órán keresztül lefolyatva (max. 800 mg egyszeri adása); választól függően második adag adása 8-12 óra elteltével.
– IVIGprim./szek. immundefektus esetén.
– Szteroid: nincs ajánlás (SCC iránymutatás: „mérlegelni a rövid időtartamú adást” enyhe-mérsékelt ARDS-nél).
Antibiotikum: bakteriális felülfertőzések veszélye (PCT-ellenőrzés); kezdetben kalkulált terápia:
– Ampicillin/Sulbactamilletve Cefotaxim(ambulánsan, ha nincs releváns légzési elégtelenség).
– Piperacillin/Tazobactamilletve Cefepim (CaveGFR)).
– Penicillinintolerancia esetén: Aztreonam+Clindamycin vagy: Cefotaxim, Cefepim, Meropenem.
ACE gátlók/Sztatinok: ha szervi diszfunkció miatt nincs kontraindikáció -> tovább adni.
Medizinische Universität Wien AKH; Interdisziplinäres Covid19 ICU Team, Schellongowski, Rössler, Schaden, Traby, Ullrich, Staudinger.
Version 26.3.20
Quelle: WHO, ANZICS, SCCM,DGIIN, ÖGARI
Légúti menedzsmentre vonatkozó MUW Iránymutatás
Légúti menedzsment COVID19 esetén
Endotracheális intubálásra vonatkozó kezelési ajánlás igazolt COVID19 fertőzés, vagy annak erős gyanúja esetén.
Érvényes továbbá egyéb magas kockázatú, aeroszolképződéssel járó beavatkozásokra (pl. bronchoszkópia, trachea leszívása, extubáció, tracheosztómia, reanimáció és hasonlók). Az extubációnál ugyanezek a védőintézkedések érvényesek!
Saját magunk védelme kiemelt prioritás
Korai döntés az endotracheális intubációról
Személyes védőfelszerelés
-FFP3/2 maszk (vastagságot ellenőrizni!)
-Arcpajzs + védőszemüveg + szakállháló, sapka.
-(Egyszer használatos) műtéti köpeny/overall (egyszer használatos köpeny + vízálló kötény).
-2 pár kesztyű.
Team
Legtapasztaltabb intenzívterápiás orvos intubál (nem tartunk intubációs oktatást!).
A biztos intubálást biztosító legkisebb team (max. 3-4 személy a helyiségben).
Előkészület
-Standard monitorozás, ETCO2ahol rendelkezésre áll, perifériás véna biztosítás,videolaringoszkóp (nem Airtraq), lélegeztetőfilter (a maszk/tubus és a lélegeztetőzsák/lélegeztetőcső között); Légúti Mentőterv a Difficult Airway Society előírása szerint.
-Pozicionálás: megemelt felsőtest.
-Intubációs csekklista a késedelem minimalizálására.
Preoxigenizáció 100% FiO2-vel
– Szorosan illeszkedő lélegeztetőmaszk (5 perc).
!!EL KELL KERÜLNI a NIV LÉLEGEZTETÉST (magas aeroszol terhelés).
– NEM VÉGEZHETŐ nagy áramlású oxigénterápia (Optiflow, AirVo stb.).
Villámintubáció/gyors szekvenciás intubáció
– Intubálás teljes relaxáció alatt.
– Videolaringoszkóp az aeroszolexpozíció minimalizálása érdekében.
Helyzetellenőrzés ETCO2-vel (ha rendelkezésre áll).
!!EL KELL KERÜLNI az időközi lélegeztetést (amennyiben feltétlenül szükséges, akkor minimális légzési térfogattal).
– NEM VÉGEZHETŐ éber intubáció/fiberoptikus intubáció (hacsak nincs rá abszolút indikáció).
A beteg szobájának elhagyásakor
– Egyéni védőfelszerelést szakszerűen elhelyezni/megsemmisíteni.
– Az eszközökről szakszerűen gondoskodni/fertőtleníteni.
– Intenzív kézhigiénia.
– TILOS a saját fejünkhöz hozzányúlni.
Medizinische Universität Wien AKH
Ez a betegútmenedzsment útmutató is érdekelheti.
