A világjárvány stresszteszt alá vetette azt a módszert, ahogy a világ a tudományos bizonyítékokat előállítja – és az összes hiányosság napvilágra került
Eredeti cikk dátuma: 2021. május 21.
Eredeti cikk címe: How COVID broke the evidence pipeline
Eredeti cikk szerzői: Helen Pearson
Eredeti cikk elérhetősége: https://www.nature.com/articles/d41586-021-01246-x?utm_source=facebook&utm_medium=social&utm_content=organic&utm_campaign=NGMT_USG_JC01_GL_Nature
Eredeti cikk státusza: megjelent
Fordító(k): Varga Klára
Lektor(ok): Papp Eszter PhD.
Nyelvi lektor(ok): Papp Eszter PhD.
Szerkesztő(k): Szabó Edit, Vinkovits Mária
Figyelem! Az oldalon megjelenő cikkek esetenként politikai jellegű megnyilvánulásokat is tartalmazhatnak. Ezek nem tekinthetők a fordítócsoport politikai állásfoglalásának, kizárólag az eredeti cikk írójának véleményét tükrözik. Fordítócsoportunk szigorúan politikamentes, a cikkekben esetlegesen fellelhető politikai tartalommal kapcsolatosan semmiféle felelősséget nem vállal, diskurzust, vitát, bizonyítást vagy cáfolatot nem tesz közzé.
Az oldalon található információk nem helyettesítik a szakemberrel történő személyes konzultációt és kivizsgálást, ezért kérjük, minden esetben forduljon szakorvoshoz!

Nem sokkal a világjárvány kitörése után Simon Carley felismerte, hogy gond van a tudományos bizonyítékokkal. 2020 elején a COVID19 már elérte az Egyesült Királyság partjait, ahol a manchesteri kórházakban Carley sürgősségi betegellátásért felelős orvosként dolgozott. Carley egyúttal a bizonyítékokon alapuló orvoslás specialistája is. Ez egy forradalmi elmélet, amely szerint az orvosoknak a klinikai vizsgálatok, vagy ahhoz hasonló, megalapozott bizonyítékok alapján kellene a betegek kezeléséről dönteniük.
Ahogy a COVID19-esetek száma nőtt februárban, Carley megfigyelte, hogy a klinikusok hirtelen elfordultak a tudományos bizonyítékoktól, és kipróbáltak bármilyen gyógyszert, aminek használata biológiailag értelmesnek tűnt. A kezdeti időszakban publikált tanulmányokban Carley olyan vizsgálatokról olvasott, amelyekből hiányoztak a kontrollcsoportok, vagy túl kevés embert vontak be ahhoz, hogy szilárd alapokon nyugvó következtetéseket lehessen levonni. „Kezdetben olyan gyógyszerekkel kezeltük a betegeket, amelyek egyszerűen csak jó ötletnek tűntek”− mondja. Átérezte, milyen az, amikor egy orvos minden tőle telhetőt igyekszik megtenni egy súlyos betegért, ugyanakkor tisztában volt azzal is, hogy milyen veszélyes azt feltételezni, hogy egy gyógyszer működik, miközben a klinikai vizsgálatok során számos ígéretes kezelésről bebizonyosodott, hogy hatástalan, vagy egyenesen káros. „A Covid19-világjárvány kétségkívül az egyik legnagyobb kihívást jelenti a bizonyítékokon alapuló orvoslás számára, amióta maga fogalom a múlt században megszületett” − írta Carley munkatársaival az általuk észlelt problémákról1.
Más orvosi szakértők is osztják ezeket az aggályokat. Most, hogy a világjárvány már bőven a második évében jár, a krízis egyértelműen rámutatott a kutatás alapú bizonyítékok előállításának és használatának gyengeségeire − ezek a tévedések pedig vitathatatlanul emberéletekbe kerültek. A kutatók több mint 2900, a COVID19-hez kapcsolódó klinikai vizsgálatot vettek nyilvántartásba, ugyanakkor ezek többsége túl kicsi mintával dolgozik, vagy eleve rosszul van megtervezve ahhoz, hogy bármi haszna is legyen (lásd a Kis minták c. ábrát). Különböző szervezetek világszerte azon igyekeznek, hogy a gyógyszerekről, maszkokról és egyéb kulcsfontosságú tényezőkről elérhető tudományos bizonyítékokkal álljanak elő, ugyanakkor nem tudnak lépést tartani az új kutatások áradatával, és nagyon gyakran egymás vizsgálatait ismétlik meg. „Eddig ismeretlen méreteket öltött a felesleges kutatások mennyisége”− mondja Huseyin Naci, a London School of Economics egészségügyi szakpolitika képzésének hallgatója.

Ugyanakkor a jó gyakorlat kiváló példái is felbukkantak: a megalapozott bizonyítékokon alapuló orvostudományi fejlődés segített feltérképezni a világjárványból való kiutat. A vakcinák gyors klinikai vizsgálata látványos sikereket eredményezett, a lehetséges kezelések helyesen elvégzett klinikai vizsgálatai pedig rámutattak, hogy néhány szteroid segít legyőzni a COVID19-et, a hidroxiklorokin azonban nem. Sok orvos példaként hivatkozik az Egyesült Királyság RECOVERY néven végzett klinikai vizsgálatára, amely megmutatta, hogy a gyors cselekvés és az egyszerű protokollok segítségével egy krízisben is lehetséges a nagy mintával dolgozó vizsgálatok lefolytatása. Kutatók elindították az „élő” rendszerezett irodalmi áttekintést is, amely párhuzamosan frissül az újonnan megjelenő kutatásokkal − ez elengedhetetlen egy gyorsan változó járványkitörés és -terjedés esetén.
Ahogy a COVID19-re adott válaszok sprintelésből maratonra váltanak, a kutatók számot vetnek és a jövőbe tekintenek. Októberben a világ egészségügyi vezetői háromnapos találkozót tartanak, amelyen azt fogják megvitatni, hogy a COVID19 kapcsán milyen tanulságokat lehet levonni az egészségügyi vészhelyzetek során előállított tudományos bizonyítékokat illetően. A COVID19 egy stresszteszt, amely rámutatott a tudományos bizonyítékokat előállító rendszer hibáira − mondja Elie Akl, az American University of Beirut belgyógyász specialistája és klinikai epidemiológusa. „Szégyen lenne úgy kijönni ebből a krízisből, hogy a szükséges változtatásokat nem tesszük meg a következő krízisig.”

A bizonyíték forradalma
Nem olyan régi az az elképzelés, hogy az orvostudománynak kutatásokra és tudományos eredményekre kell támaszkodnia. Sok jelenleg is praktizáló orvos úgy végezte el az orvostudományi egyetemet, hogy nem túl sokat hallott a klinikai vizsgálatokról. Nagyon sokáig elfogadottnak tekintették, hogy az egymás számára adott tanácsok nagyrészt a véleményen és tapasztalaton alapultak, ami a gyakorlatban gyakran a jelenlévő rangidős orvos tanácsával volt egyenlő. (Manapság ezt hívják tekintélyen alapuló orvoslásnak).
1969-ben egy Iain Chalmers nevű fiatal orvos a Gázai övezetben fekvő palesztin menekülttáborban végzett munkája során felismerte a halálos tévedést ebben a megközelítésben. Chalmersnek az orvosi egyetemen azt tanították, hogy a kanyarós kisgyermekeket nem szükséges antibiotikummal kezelni, csak kizárólag abban az esetben, ha bebizonyosodott náluk a másodlagos bakteriális fertőzés. Szófogadóan visszatartotta a gyógyszert. Később azonban megtudta, hogy amit tanítottak neki, az helytelen volt, hiszen hat kontrollos klinikai vizsgálat során bebizonyították, hogy a gyermekek antibiotikumos kezelése a betegség korai szakaszában hatékonyan előzi meg a komolyabb bakteriális fertőzéseket. Tisztában volt vele, hogy a rábízott gyermekek közül néhányan emiatt haltak meg, így ez a tragédia indította el azon a küldetésen, amelynek célja, hogy helyükre kerüljenek a dolgok.
A ’70-es években Chalmers egy csapattal nekilátott, hogy szisztematikusan átnézze a terhességgel és gyermekszüléssel kapcsolatos kontrollos klinikai vizsgálatok szakirodalmát. Ezen a területen sokkolóan kevés bizonyíték állt rendelkezésre. Bő egy évtizeddel később publikálták az eredményeiket, miután átolvastak egy adatbázisban és két vastag könyvben talált több száz rendszerezett szakirodalmi áttekintést. Az eredmények azt mutatták, hogy számos rutineljárás – mint pl. a vajúdó nők szeméremszőrzetének leborotválása, vagy az újszülöttel való érintkezés korlátozása – vagy felesleges, vagy káros volt. Egyéb eljárások – mint pl. a koraszülés miatt adott születés előtti szteroidok – vitathatatlanul életeket mentettek meg. A tanulmányuk2 mérföldkőnek bizonyult. 1993-ban Chalmers központi szerepet játszott a Cochrane Kollaboráció megalapításában, amelynek kitűzött célja ezen modell követése, valamint a többi orvosi szakterületen született tudományos bizonyíték összehangolása.
Mindeközben a világ másik felén a kanadai Hamiltonban működő McMaster University munkatársa, David Sackett és az által vezetett orvoscsoport az orvostudomány oktatásának egy új módszerét fejlesztette ki. Ennek lényege, hogy a hallgatókat arra oktatják, hogy az orvosi szakirodalmat kritikus szemmel tekintsék át annak érdekében, hogy tájékozott döntést tudjanak hozni. A bizonyítékokon alapuló orvoslás (angolul evidence-based medicine) kifejezés 1991-ben született; egy későbbi meghatározás3 szerint, egy alapos, egyértelmű és józan módszer, amely az egyes betegek kezeléséről történő döntéshozatal során szakértő módon alkalmazza az aktuális legmegbízhatóbb tudományos bizonyítékokat.
Napjainkban elfogadott, hogy az orvosok klinikai szakértelmük és a beteg preferenciáin túl a tudományos bizonyítékokat is felhasználják a következő terápiás lépés meghatározásakor. A tudományos bizonyítékok szilárd alapját képezi a rendszerezett irodalmi áttekintés, amelyben a kutatók standard módszereket alkalmaznak az összes releváns, megalapozott bizonyíték elemzésére ahhoz, hogy megválaszoljanak egy kérdést. Ez az áttekintés gyakran magában foglalja a metaanalízist, amely a klinikai vizsgálatok és ahhoz hasonló sokrétű tanulmányok adatainak statisztikai egyesítése. A Cochrane és más csoportok csak a 2019-es évben több mint 24 000 rendszerezett szakirodalmi áttekintést publikáltak.

Az oktatástól a természetvédelemig széles skálán működő szervezetek végeznek ilyen tudományos összefoglalást, amelyet a szakpolitikusok felbecsülhetetlen értékű eszköznek tartanak. Amikor az ember szemben találja magát az egymásnak ellentmondó tanulmányok zűrzavarával, a tudományos bizonyítékok összefoglalója „lehetővé teszi, hogy olyan következtetéseket is le lehessen vonni, amelyeket lehetetlen volna, ha a mögöttes klinikai vizsgálatokat elszigetelten, külön-külön vizsgálnánk” − mondja Karla Soares-Weiser, a Cochrane Library főszerkesztője, a Cochrane hivatalban lévő vezető tisztségviselője, aki az izraeli Tel Avivban dolgozik.
A tudományos bizonyítékok összefoglalóinak elterjedése egy „láthatatlan és szelíd forradalom volt” − mondja Jeremy Grimshaw, az Ottawa Hospital Research Institute vezető kutatója, aki az eredmények alkalmazását kutatja. Ha egyszer meglátjuk a tudomány egész terjedelmére vonatkozó kiértékelés lenyűgöző logikáját, „nehéz bármi mást tenni”− állítja.
Vagyis egészen addig, amíg be nem ütött a COVID19.
A klinikai vizsgálatok tömkelege
Carley a COVID19 előtti és utáni időszakot az ételek közti választási lehetőségekhez hasonlítja. A világjárványt megelőzően az orvosok úgy tekintettek a tudományos bizonyítékokra, mint egy gourmet tálra egy Michelin csillagos étteremben: kivételes minőséget képviseltek, gyönyörűen tálalták és teljesen egyértelmű volt, hogy honnan származnak az összetevők − a klinikai vizsgálatokból. De a COVID19 után leesett a színvonal. Ahogy mondja, olyan ez, mintha az orvosok 10 korsó sör után ténferegnének haza egy buliból, s bármilyen bizonyítékot lenyelnének az utcai hamburgeres büfékocsiból. „Nem tudják, honnan származik vagy mi van benne, nem biztosak abban, hogy húsos vagy vega, egyszerűen csak bármit megennének” − állítja. „És úgy tűnik, egy éjszaka leforgása alatt álltunk át egyikről a másikra.”
Kari Tikkinen, a Helsinki Egyetem urológusa a múltban több klinikai vizsgálatot is vezetett. Tavaly év elején olyan orvosokkal beszélgetett, akik meg voltak győződve arról, hogy a hidroxiklorokin és a hozzá hasonló ellenőrzés nélküli terápiák hatásosak, és megkérdőjelezték azok klinikai vizsgálatok során történő tesztelésének szükségességét − ez mély megdöbbenéssel töltötte el Tikkinent. Szerinte ez „felhajtásalapú orvoslás” volt, amelyet a korábbi amerikai elnök, Donald Trump tovább tüzelt azzal, hogy tavaly májusban ő maga is elkezdte szedni a gyógyszert. „Az egész nagyon gyorsan túlnőtt rajtunk, s az orvosok különböző őrült lehetőségek mindenféle kombinációját írták fel a COVID-ra” − meséli Reed Siemieniuk, a McMaster University orvosa és metodológusa.
Sok orvos és kutató versengett azért, hogy klinikai vizsgálatokat kezdhessen el, ugyanakkor a legtöbbjük mintavétele túl kicsi volt ahhoz, hogy statisztikailag értékelhető eredményeket kaphasson − mondja Tikkinen, aki a WHO által koordinált, COVID19-kezelések nemzetközi szintű klinikai vizsgálatára irányuló SOLIDARITY program finn ágának vezetője. A 2900 COVID19-vizsgálatot tartalmazó COVID-NMA adatbázis szerint a hidroxiklorokint tesztelték a legtöbbet: 89 000 ember bevonásával, 250 kutatásban vizsgálták (lásd a Túl sok vizsgálat? c. ábrát). Sok ezek közül még most is zajlik annak ellenére, hogy meggyőző tudományos bizonyíték van arra vonatkozóan, hogy a gyógyszer nem segít: tavaly júniusban a RECOVERY azt a következtetést vonta le, hogy a hidroxiklorokin nem javallott a COVID19-kezelésében.
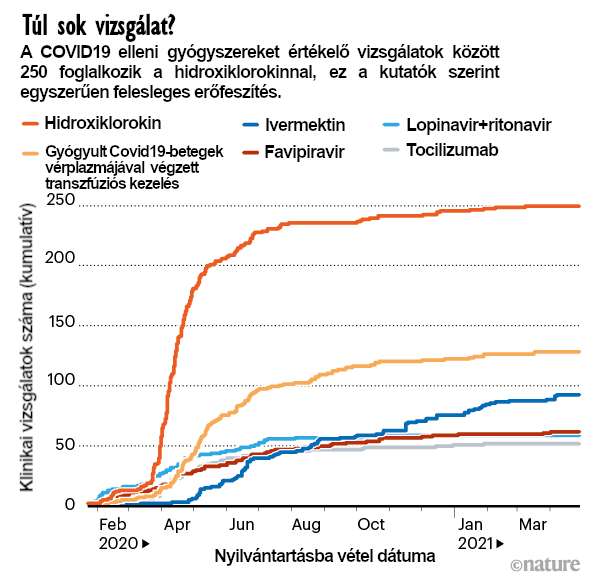
A kutatók már több mint egy évtizede tisztában vannak azzal, hogy óriási mennyiségű orvosi kutatás veszik kárba amiatt, hogy a klinikai vizsgálatokat nem tervezik meg jól, illetve hogy a kutatók nem mérik fel, hogy milyen kutatásokat végeztek már el mások4. Tikkinen elmondása szerint egy COVID19-vizsgálat kezdetén elvégzett alapvető kalkuláció során már kiderül, hogy az érdemi eredmények eléréséhez elengedhetetlen nagy számú résztvevő bevonása. „Nem volt semmiféle koordináció” − állítja.
Ehelyett a kórházaknak kellett volna összefogniuk úgy, ahogy egy maroknyi megakutatás során tették. A SOLIDARITY vizsgálatába több mint 30 országból 12 000 COVID19-fertőzöttet vontak be. Sokan pedig ámulva figyelik a RECOVERY néven futó vizsgálatot, amelyet az Egyesült Királyság 2020 márciusában indított el. A csodálatot részben egyszerűségével vívta ki magának: a beleegyező eljárás rövid, és egyetlen kimeneti pont van: a betegeket véletlenszerűen sorolják be vagy a kezelésben részesülő csoportba vagy a kontrollcsoportba, és a 28 napon belül bekövetkezett halálozást kísérik figyelemmel. A klinikai vizsgálatba eddig 180 helyszínről 40 000 embert vontak be. Az eredmények azt mutatják, hogy a dexametazon nevű szteroid csökkenti a halálozási arányt, és ez az eredmény villámgyorsan változtatta meg a standard kezelési módszert.
A kutatók szerint a nyilvánvaló tanulság, hogy az országoknak több, nagy mintás nemzeti és nemzetközi klinikai vizsgálati protokollt kell készenlétben tartaniuk egy újabb világjárvány esetére. „Sok tanulságot fogunk levonni, s úgy gondolom, a RECOVERY magasra tette a mércét” − mondja Tikkinen.
Carley arról számol be, hogy februárban egy általa kezelt COVID19-beteg mindenáron monoklonális antitesteket szeretett volna kapni, azonban abban a kórházban ennek egyetlen módja az volt, ha részt vesz a RECOVERY kísérletében. A véletlenszerű besorolás protokollja alapján a standard terápiát kapó csoportba került a kísérleti terápia helyett. „Nehéz helyzet volt, ugyanakkor továbbra is úgy vélem, így volt rendjén” − meséli Carley, aki azt is hozzáteszi, hogy a beteg rendben felépült. Februárban a RECOVERY bejelentette5, hogy a monoklonális antitestek közé sorolt tocilizumab hatékonyan csökkenti a halálozás kockázatát a súlyos COVID19-cel kórházban kezelt betegekben. Egy másik antitestkoktél tesztelése még folyik.
Az összefoglaló közlemények előtérbe kerülése
A világjárvány a „felturbózott tudományos bizonyítékok” időszaka − mondja Gabriel Rada, aki a santiagói Pontificial Catholic University of Chile bizonyítékokon alapuló egészségügyi programját vezeti. Rekordsebességgel készülnek a betegséget vizsgáló kutatások. Ez egy tovagyűrűző problémát jelent azon kutatók számára, akik szeretnének kiigazodni az eredményeken.
A COVID19-et érintő tudományos bizonyítékok összefoglalóinak száma a csillagos egekbe emelkedett, miután a hatóságok és a szakmai testületek csőstül rendelték őket. „Sosem tapasztaltunk még ekkora igényt a döntéshozók részéről. Folyamatosan azt várták tőlünk, hogy segítsünk, mondjuk meg, mi történik” − meséli Grimshaw. Rada az egészségügy területén a rendszerezett irodalmi áttekintések gigantikus méretű adatbázisával rendelkezik, amit Epistemonikosnak neveztek el (görög eredetű kifejezés, jelentése: amit érdemes tudni). Jelenleg 9000 COVID19-cel kapcsolatos rendszerezett irodalmi áttekintést és tudományos bizonyítékokra vonatkozó összefoglalót tartalmaz. Ironikus azonban, ugyanúgy, ahogy az elsődleges kutatások, amelyeket összefoglalnak, az összefoglalók többsége is gyenge minőségű vagy ismétlődő. Év elején Rada 30 rendszerezett irodalmi áttekintést talált a gyógyult Covid19-betegek vérplazmájával végzett transzfúziós kezelésekről. Ezek csupán 11 klinikai vizsgálaton alapultak, ugyanakkor egyik áttekintés sem tartalmazta mind a 11-et. A hidroxiklorokinra vonatkozóan 100 találata volt − mindegyik idejétmúlt. „Hatalmas mennyiségben találkozhatunk nem megfelelő és valószínűsíthetően elfecsérelt erőfeszítéssel – állítja Grimshaw – Egy alapvető jel/zaj probléma áll fenn.”
Az egyik lehetséges megoldást a 2011-ben indított PROSPERO adatbázis kínálja, amelybe a kutatók előzetesen nyilvántartásba vetethetik a tervezett szisztematikus irodalmi áttekintésüket. Az egyesült királyságbeli University of Yorkon található Centre for Reviews and Dissemination munkatársa, Lesley Stewart felügyeli ezt a tevékenységet. A központ tájékoztatása szerint COVID19 témában eddig több mint 4000 összefoglaló közleményt vettek nyilvántartásba. A PROSPERO csapata arra kéri a kutatókat, hogy mielőtt nekivágnának egy újabb összefoglaló közlemény megírásának, ellenőrizzék az adatbázisban, hátha már létezik egy hasonló munka. Stewart szeretne jobb módszereket találni az egészségügyi intézkedések és a lehetséges terápia kulcskérdéseinek azonosítására, s biztosítani azt, hogy a tudományos bizonyítékokat megalkotó és összehangoló kutatók is éppen ezekkel a kérdésekkel foglalkoznak.
A kutatók már korábban is tisztában voltak azzal, hogy a tudományos bizonyítékok összefoglalása időigényes és hamar elveszíti aktualitását, a világjárvány pedig rávilágított ezekre a problémákra. Annak ellenére, hogy a Cochrane elkötelezte magát a folyamatos frissítés mellett, egy összefoglaló közlemény összeállításához szükséges medián ideje több mint két év, amely nem elég gyors a kutatások jelenlegi özönében. Emiatt a Cochrane a világjárvány ideje alatt néhány összefoglaló közlemény esetében leszorította ezt az időt három és hat hónap közé.
A rendszerezett irodalmi áttekintés elkészítése részben azért is lassú, mert a tudósoknak keményen meg kell dolgoznia már azért is, hogy a publikációs adatbázisokban megtalálják a releváns klinikai vizsgálatokat, hiszen a tanulmányok nincsenek egyértelmű módon felcímkézve, a klinikai vizsgálatokat végző kutatók pedig ritkán kommunikálnak az eredményeket rendszerező személyekkel. Olyan ez, mintha az egyik csoport megalkotna egy értékes műalkotást − ez a klinikai vizsgálat publikációja −, majd kidobná azt a sivatagba, azt várva, hogy a másik csoport, az azt tanulmányozó régészek, majd épp arra járnak a csákányukkal és az ecsetükkel, és kiássák a porból − véli Julian Elliott, aki az ausztrál COVID-19 Clinical Evidence Taskforce vezetője. A Taskforce a Cochrane Australia intézményében, a Monash University-n található Melbourne-ben. „Igazán őrültségnek hangzik, nem?” − kérdi Elliott.
Rada próbál segíteni. A világjárvány idején létrehozta a COVID19 kutatások legnagyobb tárházát, amely kora májusra már több mint 410 000 cikket tartalmazott. Rada csapata automatizált és manuális módszereket is alkalmaz azért, hogy a kutatáshoz szükséges szakirodalmi adatbázisokat egybevonják, majd osztályozzák és címkézik ezeket például randomizált, kontrollos vizsgálatként. A COVID19 Living Overview of Evidence (L·OVE) néven futó adatbázis célja, hogy a tudományos bizonyítékok összefoglalásának nyers alapanyaga lehessen, s ezáltal mindenki számára hatalmas erőfeszítéseket spóroljon meg.
Ezen és más forrásokon felbuzdulva a Cochrane és egy maroknyi csoport egy „élő” rendszerezett irodalmi áttekintés kifejlesztésén munkálkodik. Siemieniuk korábban már készített ilyen összefoglaló közleményeket, és most segített összehozni egy olyan csoportot, amely a Covid19 kezelési lehetőségeivel foglalkozik. A jelenleg körülbelül 50-60 embert felölelő nemzetközi csoport naponta végigpásztázza a klinikai vizsgálatokról szóló szakirodalmat, ezzel segítik elő a kezelési gyakorlat megváltoztatását. A kapott eredmények átszűrésével egy olyan élő útmutatót hoznak létre, amelyet egy orvos a betegágynál is fellapozhat, és amelyet a WHO is alkalmaz. „Ez egy nagyon jó koncepció” − mondja Janita Chau, aki a Chinese University of Hong Kong tudományos bizonyítékokon alapuló betegápolási szakértője, valamint a Kínában található Cochrane központok hálózatának társelnöke. Chau fontosnak találja, hogy a tudományos bizonyítékok most kerüljenek összegyűjtésre, mert később az érdeklődés a betegséggel együtt elhalványulhat, ahogy ez a SARS 2003-as kitörésekor történt.
A University of Paris epidemiológusa és a Cochrane France igazgatója, Isabelle Boutron egy másik hatalmas, élő összefoglalónak, a COVID-NMA kezdeményezésnek is az egyik vezetője. A COVID-NMA azt térképezi fel, hol zajlanak nyilvántartott klinikai vizsgálatok, felméri azok minőségét, összefoglalja az elért eredményeket, és valós időben elérhetővé teszi az adatokat. Boutron szerint ideális esetben a klinikai vizsgálatokat tervező kutatók előzetesen kapcsolatba lépnek a tudományos bizonyíték összefoglalását végző szakértőkkel. Így biztosíthatják azt, hogy azokat a kimeneteli változókat mérjék, amelyek később kombinálhatók lesznek más összefoglaló közleménnyel is. „Tényleg igyekszünk összekapcsolni a különböző közösségeket” − mondja.
Grimshaw, Elliott és mások szeretnék az élő összefoglaló közleményeket kiterjeszteni. A COVID-END (COVID19 Evidence Network to support Decision-making, azaz a döntéshozatal támogatására létrehozott COVID19-cel kapcsolatos tudományos bizonyítékok hálózata) fókuszában is ez áll. Ez a hálózat a Cochrane-ből, a WHO-ból és más szervezetekből napok alatt állt össze 2020 áprilisában, s célja, hogy koordinálja a COVID19-cel kapcsolatos tudományos bizonyítékok összefoglalását és az embereket az elérhető legmegbízhatóbb tudományos bizonyítékok felé irányítsa. A csoport jelenleg a hosszú távú stratégiáján dolgozik. Ennek része az élő, tudományos bizonyítékok összefoglalóit tartalmazó prioritási lista készítése.
Ahogy a világ a helyreállás felé mozdul, a COVID-END egyik vezetője, Grimshaw azzal érvel, hogy ezt az szolgálná a legjobban, ha létrejönne egy néhány száz rendszerezett irodalmi áttekintésből álló globális könyvtár, amely az oltóanyag bevezetésétől az iskolabezárásokig terjedő széles skálán vizsgálná az intézkedéseket. „Úgy vélem, hogy erős érvek állnak amellett, hogy úgy kaphatunk többet a kutatásra költött pénzünkért, ha néhány kiválasztott területen az élő összefoglaló közleményekbe fektetünk be” − állítja Grimshaw.
Töredékes bizonyítékok
Még akkor is, amikor a szigorú klinikai vizsgálatok túl lassúak és nehéz a kivitelezésük, a világjárvány emlékeztetőül szolgált arra nézve, hogy arra mindig van mód, hogy javaslatot tegyünk arra, hogy mi a teendő. Az Egyesült Királyságban az Oxfordi Egyetem orvosa és egészségkutatója, Trish Greenhalgh csalódottságát fejezte ki azok miatt, akik mielőtt az általános maszkviselést javasolták volna, randomizált, kontrollos vizsgálatoktól vártak bombabiztos bizonyítékot ennek indokoltságára, holott bőven rendelkezésre állt más bizonyíték arra vonatkozóan, hogy a maszkviselés sok kísérleti gyógyszerrel ellentétben nem rendelkezik káros hatással, mégis hatékonyan véd a fertőzés ellen. (Az Egyesült Királyságban 2020 júniusában tették kötelezővé a maszkviselést a tömegközlekedési eszközökön, jóval egy sor másik ország után.) „Szerintem egyszerűen csak egy adag józan ész kellett hozzá” − mondja David Tovey, a Journal of Clinical Epidemiology társzerkesztője és a londoni COVID-END tanácsadója. „Az emberek az igazság egyetlen forrásaként túlságosan is a randomizált klinikai vizsgálatokra fókuszáltak.”
A helyzet hasonló a közegészségügyben is, mondja David Ogilvie, aki ezen a területen dolgozik az angliai Cambridge Egyetem MRC Epidemiology Unit részlegén. A bizonyítékokon alapuló orvoslás standard paradigmája szerint a kutatók egy kezelés kapcsán addig gyűjtik randomizált, kontrollos vizsgálatokkal a tudományos bizonyítékokat, amíg az zöld vagy piros lámpát nem kap. Sok helyzetben azonban az ilyen vizsgálatok etikátlanok, nem praktikusak vagy célszerűtlenek. Lehetetlen például egy randomizált, kontrollos vizsgálattal azt megvizsgálni, hogy egy új elkerülő a város forgalmának elszívásával javítja-e az emberek egészségét. A kutatóknak gyakran pragmatikusan kell a különböző tudományos bizonyítékok − kérdőívek, természetes kísérletek, megfigyelésen alapuló tanulmányok és klinikai vizsgálatok − széles skáláját mozaikszerűen összerakni ahhoz, hogy pontos képet kapjanak arról, hogy valami ténylegesen hasznosítható-e. „A rendelkezésre álló legjobb tudományos bizonyítékkal úgy boldogulunk, ahogy tudunk, majd kielemezzük, amit csinálunk” − mondja Ogilvie.
Akármennyire jól szintetizálják és csomagolják be a tudósok a tudományos bizonyítékokat, természetesen nincs rá garancia, hogy az meghallgatásra is talál, vagy fel is fogják használni. A világjárvány megmutatta, hogy milyen nehéz megváltoztatni az ideológiák által vezérelt politikusok és megkérgesedett oltásszkeptikusok gondolkodásmódját, vagy a Twitteren visszaverni a dezinformációt. „Határozottan nagy erőkkel szemben harcolunk” − mondja Per Olav Vandvik, az osloi MAGIC Evidence Ecosystem Foundation vezetője. A szervezet a megbízható tudományos bizonyítékok felhasználását támogatja.
Októberben a szakterület vezetői ilyen témákról fognak vitázni a Cochrane, a COVID-END és a WHO által szervezett virtuális találkozón, amelyen megvitatják, hogy a világjárvány alatt milyen tanulságokat lehetett levonni a tudományos bizonyítékok keresletéről és kínálatáról, s milyen irányba kell tovább haladni. Soares-Weiser szerint az egyik kulcskérdés annak biztosítása, hogy a tudományos bizonyítékok egyaránt foglalkozzanak a kis és közepes bevétellel rendelkező és a gazdagabb országok problémáival is, továbbá a tudományos bizonyítékok mindenki számára hozzáférhetőek legyenek. „Tényleg hiszem, hogy együtt ki fogunk jönni ebből a krízisből” − mondja Soares-Weiser.
Időközben Carley továbbra is COVID19-betegeket kezel Manchesterben és időnként még mindig találkozik azzal, hogy orvosok olyan kezeléseket javasolnak, amelyeket még nem teszteltek klinikai vizsgálatokban. Ahogy mondja, a tavalyi év kimerítő és szörnyű volt. „Látni, ahogy fiatal, fitt, egészséges emberek egészen horrorisztikus mellkasröntgennel érkeznek és borzasztó állapotban vannak.”
Ugyanakkor rendkívül izgalmas látni, hogy milyen hatalmas különbséget képes a tudományos bizonyíték, azaz a tudomány, előidézni. „Amikor megérkeznek a vizsgálati eredmények és látszik, hogy a dexametazon világszerte szó szerint emberek százezreinek életét fogja megmenteni, az valami csodálatos dolog” − mondja Carley.
Nature 593, 182-185 (2021)
doi: https://doi.org/10.1038/d41586-021-01246-x
Hivatkozások
1. Carley, S. et al. Emerg. Med. J. 37, 572–575 (2020). Article Google Scholar
2. Chalmers, I., Enkin, M. & Keirse, M. J. N. C. Effective Care in Pregnancy and Childbirth (Oxford Univ. Press, 1989). Google Scholar
3. Sackett, D. L., Rosenberg, W. M. C., Gray, J. A. M., Haynes, R. B. & Richardson, W. S. Br. Med. J. 312, 71 (1996). Article Google Scholar
4. Chalmers, I. & Glasziou, P. Lancet 374, 86–89 (2009). PubMed Article Google Scholar
5. RECOVERY Collaborative Group. Lancet 397, 1637–1645 (2021). PubMed Article Google Scholar
